Souhrnné informace o léku - ADARING
1. NÁZEV PŘÍPRAVKU
Adaring 0,120 mg/0,015 mg za 24 hodin vaginální inzert
2. KVALITATIVNÍ A KVANTITATIVNÍ SLOŽENÍ
Adaring obsahuje etonogestrelum 11,7 mg a ethinylestradiolum 2,7 mg.
Kroužek uvolňuje etonogestrel a ethinylestradiol v průměrném množství 0,120 mg a 0,015 mg za 24 hodin po dobu 3 týdnů.
Úplný seznam pomocných látek viz bod 6.1.
3. LÉKOVÁ FORMA
Vaginální inzert
Adaring je ohebný, průhledný, bezbarvý až téměř bezbarvý kroužek, který má zevní průměr 54 mm a průměr průřezu 4 mm.
4. KLINICKÉ ÚDAJE
4.1. Terapeutické indikace
Kontraceptivum
Adaring je určen pro ženy ve fertilním věku. Bezpečnost a účinnost byly prokázány u žen ve věku od 18 do 40 let.
Rozhodnutí předepsat přípravek Adaring má být provedeno po zvážení jednotlivých individuálních rizikových faktorů ženy, zvláště rizikových faktorů žilního tromboembolismu (VTE), a toho, jaké je riziko VTE u přípravku Adaring ve srovnání s dalšími přípravky kombinované hormonální antikoncepce (CHC) (viz body 4.3 a 4.4).
4.2. Dávkování a způsob podání
Dávkování
Aby bylo dosaženo antikoncepční účinnosti, musí být přípravek Adaring používán podle pokynů (viz „Jak používat přípravek Adaring“ a „Jak zahájit používání přípravku Adaring“). Pediatrická populace
Bezpečnost a účinnost přípravku Adaring u dospívajících ve věku do 18 let nebyla studována. Nejsou dostupné žádné údaje.
Způsob podání
Jak používat přípravek Adaring
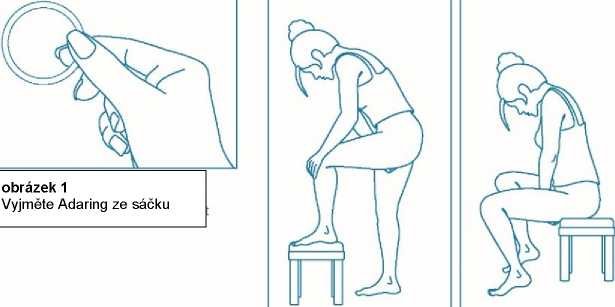
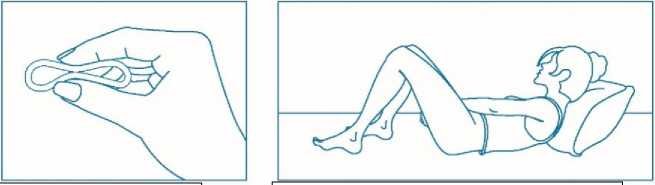
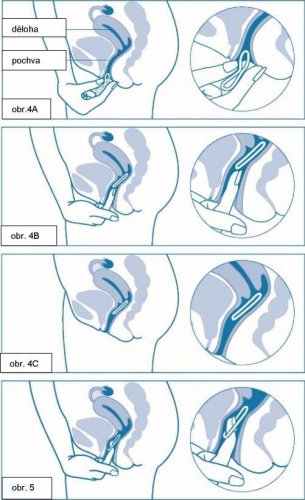
Žena si může do pochvy zavádět přípravek Adaring sama. Lékař jí má poradit, jak jej zavádět a jak jej odstraňovat. K zavádění si má žena zvolit polohu, která je pro ni nejpohodlnější, např. postoj s jednou zdviženou nohou, v podřepu nebo vleže. Přípravek Adaring se má stlačit a zavést do pochvy tak, aby žena po jeho zavedení měla dobrý pocit. Přesná poloha přípravku Adaring v pochvě není pro antikoncepční účinek kroužku rozhodující (viz obrázky 1–4).
Jakmile byl přípravek Adaring zaveden (viz „Jak zahájit používání přípravku Adaring“), je v pochvě ponechán trvale po 3 týdny. Ženě má být doporučeno pravidelně si přítomnost přípravku Adaring v pochvě ověřovat (například před a po pohlavním styku). Pokud je přípravek Adaring náhodně vypuzen, má žena dodržovat pokyny v bodě 4.2 „Co dělat, když byl kroužek po nějakou dobu mimo pochvu“ (pro více informací viz také bod 4.4 „Vypuzení“).
Po 3 týdnech používání musí být přípravek Adaring odstraněn ve stejný den v týdnu, kdy byl zaveden. Po jednotýdenní přestávce bez kroužku se zavádí nový kroužek (např. jestliže je přípravek Adaring zaveden ve středu asi ve 22 hodin, pak má být odstraněn opět ve středu o 3 týdny později, také asi ve 22 hodin. Následující středu pak má být zaveden nový kroužek).
Přípravek Adaring může být vytažen zaháknutím ukazováčku za kroužek nebo uchopením kroužku ukazováčkem a prostředníkem a vytažením (obrázek 5). Použitý kroužek se má vložit do sáčku (uchovávejte mimo dosah dětí a domácích zvířat) a být zlikvidován tak, jak je to popsáno v bodě 6.6. Za 2–3 dny po odstranění přípravku Adaring obvykle dojde ke krvácení z vysazení, které nemusí úplně skončit do doby, kdy je třeba zavést nový kroužek.
Použití s dalšími vaginálním bariérovými metodami
Adaring může interferovat se správným vložením a umístěním některých bariérových prostředků pro ženy, jako jsou poševní pesar, cervikální klobouček nebo ženský kondom.
Tyto antikoncepční prostředky nemají být používány jako záložní metody k přípravku Adaring.
| obrázek 2 | obrázek 3 | |
| Stlačte kroužek | Zvolte si pohodlnou polohu pro zavedení kroužku |
pochva
obr. 4B
obr. 4C
obr. 5
děloha
Ponechejte kroužek na místě po dobu 3 týdnů (obr. 4C)
Obr. 5
Adaring může být vytažen zaháknutím ukazováčku za kroužek nebo uchopením kroužku ukazováčkem a prostředníčkem a následným vytažením

Žádná hormonální antikoncepce nebyla v předchozím cyklu používána
Adaring má být zaveden první den přirozeného cyklu (tj. první den menstruačního krvácení). Zavedení 2. až 5. den je možné, ale během prvního cyklu je navíc po dobu prvních 7 dnů doporučeno používání bariérových metod antikoncepce.
Přechod z kombinované hormonální antikoncepce
Žena si má přípravek Adaring zavést nejpozději v den, který následuje po období bez tablet, náplasti nebo den po poslední placebové tabletě předchozí kombinované hormonální antikoncepce.
Pokud žena (po)užívala svou předchozí metodu důsledně a správně, a jestliže je tedy jisté, že není těhotná, může také přejít ze své předchozí kombinované hormonální antikoncepce kterýkoli den cyklu.
Interval bez hormonů předchozí antikoncepce nemá být nikdy delší, než je jeho doporučené trvání.
Přechod z čistě gestagenní metody (minipilulka, implantát nebo injekce) nebo z nitroděložního systému uvolňujícího gestagen (IUD).
U minipilulky může žena přejít na používání kroužku kdykoliv (u implantátu nebo IUD to lze učinit v den jejich odstranění a u injekcí tehdy, když by měla následovat další injekce), ve všech těchto případech má však žena navíc v prvních 7 dnech používat bariérovou metodu antikoncepce.
Po potratu v prvním trimestru
Žena může přejít na používání kroužku okamžitě. Pokud tak učiní, nemusí používat další antikoncepční opatření. Je-li okamžitý přechod nežádoucí, má se žena řídit pokyny uvedenými v odstavci Žádná hormonální antikoncepce nebyla v předchozím cyklu používána. Mezitím má být ženě doporučeno používat alternativní antikoncepční metody.
Po porodu nebo potratu ve druhém trimestru
Kojící ženy viz bod 4.6.
Ženě má být doporučeno, aby si kroužek zavedla čtvrtý týden po porodu nebo po potratu ve druhém trimestru. Pokud začne později, pak v prvních 7 dnech po zavedení přípravku Adaring má navíc používat bariérovou metodu antikoncepce. Jestliže však již došlo k pohlavnímu styku, musí být vyloučeno těhotenství nebo je třeba před zavedením kroužku vyčkat do první menstruace.
Odchylky od doporučeného režimu
Antikoncepční účinnost a kontrola cyklu může být ohrožena, jestliže se žena odchýlí od doporučeného režimu. Aby se v případě takové odchylky vyhnula ztrátě antikoncepční účinnosti, je vhodné poskytnout následující radu:
Co dělat, je-li období bez zavedeného kroužku delší
V tom případě si má žena zavést kroužek ihned, jak si na to vzpomene. V následujících 7 dnech má navíc používat bariérovou metodu, jako např. mužský kondom. Pokud došlo v období, kdy neměla kroužek zaveden, k pohlavnímu styku, je třeba zvážit možnost otěhotnění. Čím delší je období bez kroužku, tím vyšší je riziko otěhotnění.
Co dělat, když byl kroužek po nějakou dobu mimo pochvu
Přípravek Adaring má být v pochvě ponechán po celé období 3 týdnů. Je-li kroužek náhodně vypuzen, může být opláchnut studenou nebo vlažnou vodou (ne horkou) a okamžitě opět zaveden.
Pokud byl přípravek Adaring mimo pochvu méně než 3 hodiny, pak antikoncepční účinnost není snížena. Žena si má znovu kroužek zavést, hned jak je to možné, ale nejpozději do 3 hodin.
Pokud přípravek Adaring byl, nebo se domníváte, že mohl být, mimo pochvu déle než 3 hodiny během 1. nebo 2. týdne používání, pak jeho antikoncepční účinek může být snížen.
Žena si má kroužek znovu zavést ihned, jak si to uvědomí. Po dobu prvních 7 dnů nepřetržitého používání přípravku Adaring má pak používat bariérovou metodu např. mužský kondom. Čím déle je přípravek Adaring mimo pochvu a čím blíže je to k běžnému období bez kroužku, tím vyšší je riziko otěhotnění.
Pokud přípravek Adaring byl, nebo se domníváte, že mohl být, mimo pochvu déle než 3 hodiny během 3. týdne, z třítýdenního období, pak jeho antikoncepční účinek může být snížen. Žena má kroužek znehodnotit a použít jednu z těchto 2 možností:
-
1. Okamžitě si zavést nový kroužek
-
2. Ponechá pauzu na krvácení z vysazení a zavede nový kroužek, avšak ne později než za 7 dní (7 × 24 hodin) od odstranění nebo vypuzení minulého kroužku.
Poznámka: Tato možnost se může použít pouze tehdy, jestliže byl kroužek v předešlých 7 dnech soustavně používán.
Pokud byl přípravek Adaring mimo pochvu po neznámo dlouhou dobu, má by žena zvážit možnost těhotenství. Před vložením nového kroužku má být proveden těhotenský test.
Co dělat v případě prodlouženého používání kroužku
Ačkoliv toto není doporučený režim, tak pokud byl přípravek Adaring používán maximálně po 4 týdny, je jeho antikoncepční působení ještě dostačující. Žena může dodržet týdenní interval bez kroužku, a pak si zavést nový kroužek. Pokud však měla kroužek zaveden déle než 4 týdny, může být jeho antikoncepční účinnost snížena a před zavedením dalšího přípravku Adaring je třeba vyloučit těhotenství.
Jestliže se žena neřídila doporučeným režimem, a poté u ní nedošlo k následnému krvácení z vysazení v období bez zavedeného kroužku, je rovněž třeba před zavedením dalšího kroužku vyloučit těhotenství.
Jak oddálit nebo posunout menstruaci
Ve výjimečných případech, kdy je potřeba oddálit menstruaci, si může žena zavést nový kroužek ihned po odstranění starého, aniž by dodržela týdenní interval bez kroužku. Nový kroužek může být opět používán až po dobu 3 týdnů. V té době může dojít ke krvácení nebo špinění. Pravidelné používání přípravku Adaring je pak zahájeno po obvyklé týdenní přestávce bez kroužku.
K posunutí menstruaci na jiný den v týdnu, než ve kterém ji žena dostává v současnosti, je možné poradit, aby zkrátila následující období bez kroužku o požadovaný počet dní. Čím kratší je interval bez zavedeného kroužku, tím vyšší je pravděpodobnost, že nedojde ke krvácení z vysazení a že se naopak objeví krvácení z průniku nebo špinění při použití dalšího kroužku.
4.3. Kontraindikace
Kombinovaná hormonální antikoncepce (CHC) se nesmí používat u následujících stavů. Pokud by se kterýkoli z těchto stavů objevil poprvé v průběhu používání přípravku Adaring, je třeba kroužek ihned odstranit.
- Přítomnost nebo riziko žilního tromboembolismu (VTE)
- žilní tromboembolismus – současný žilní tromboembolismus (léčený antikoagulancii) nebo anamnéza VTE (např. hluboká žilní trombóza [DVT] nebo plicní embolie [PE])
- známá dědičná nebo získaná predispozice k žilnímu tromboembolismu, jako jsou rezistence na APC (včetně faktoru V Leiden), deficit antitrombinu III, deficit proteinu C, deficit proteinu S
- velký chirurgický zákrok s déletrvající imobilizací (viz bod 4.4)
- vysoké riziko žilního tromboembolismu v důsledku přítomnosti více rizikových faktorů (viz bod 4.4)
- Přítomnost nebo riziko arteriálního tromboembolismu (ATE)
- arteriální tromboembolismus – současný arteriální tromboembolismus, anamnéza arteriálního tromboembolismu (např. infarkt myokardu) nebo prodromální stav (např. angina pectoris)
- cerebrovaskulární onemocnění – současný iktus, anamnéza iktu nebo prodromálního stavu (např. tranzitorní ischemická ataka, TIA)
- známá hereditární nebo získaná predispozice k arteriálnímu tromboembolismu, jako jsou hyperhomocysteinemie a antifosfolipidové protilátky (antikardiolipinové protilátky, lupus antikoagulans)
- anamnéza migrény s fokálními neurologickými příznaky
- vysoké riziko arteriálního tromboembolismu v důsledku vícečetných rizikových faktorů (viz bod 4.4) nebo přítomnosti jednoho závažného rizikového faktoru, jako je:
- diabetes mellitus s cévními příznaky
- závažná hypertenze
- závažná dyslipoproteinemie
- současná pankreatitida, nebo pankreatitida v anamnéze, pokud je spojena s těžkou hypertriglyceridemií
- současné závažné onemocnění jater nebo závažné onemocnění jater v anamnéze, pokud se hodnoty jaterních funkcí nevrátily k normálu
- nádory jater (benigní nebo maligní) současné nebo v anamnéze
- známé malignity pohlavních orgánů nebo prsů či podezření na ně, pokud jsou ovlivněny pohlavními steroidy
- vaginální krvácení neznámého původu
- hypersenzitivita na léčivé látky nebo na kteroukoli pomocnou látku přípravku Adaring uvedenou v bodě 6.1.
4.4. Zvláštní upozornění a opatření pro použití
Adaring 0,120 mg/0,015 mg za 24 hodin vaginální inzert
2. KVALITATIVNÍ A KVANTITATIVNÍ SLOŽENÍ
Adaring obsahuje etonogestrelum 11,7 mg a ethinylestradiolum 2,7 mg.
Kroužek uvolňuje etonogestrel a ethinylestradiol v průměrném množství 0,120 mg a 0,015 mg za 24 hodin po dobu 3 týdnů.
Úplný seznam pomocných látek viz bod 6.1.
3. LÉKOVÁ FORMA
Vaginální inzert
Adaring je ohebný, průhledný, bezbarvý až téměř bezbarvý kroužek, který má zevní průměr 54 mm a průměr průřezu 4 mm.
4. KLINICKÉ ÚDAJE
4.1. Terapeutické indikace
Kontraceptivum
Adaring je určen pro ženy ve fertilním věku. Bezpečnost a účinnost byly prokázány u žen ve věku od 18 do 40 let.
Rozhodnutí předepsat přípravek Adaring má být provedeno po zvážení jednotlivých individuálních rizikových faktorů ženy, zvláště rizikových faktorů žilního tromboembolismu (VTE), a toho, jaké je riziko VTE u přípravku Adaring ve srovnání s dalšími přípravky kombinované hormonální antikoncepce (CHC) (viz body 4.3 a 4.4).
4.2. Dávkování a způsob podání
Dávkování
Aby bylo dosaženo antikoncepční účinnosti, musí být přípravek Adaring používán podle pokynů (viz „Jak používat přípravek Adaring“ a „Jak zahájit používání přípravku Adaring“). Pediatrická populace
Bezpečnost a účinnost přípravku Adaring u dospívajících ve věku do 18 let nebyla studována. Nejsou dostupné žádné údaje.
Způsob podání
Jak používat přípravek Adaring
Žena si může do pochvy zavádět přípravek Adaring sama. Lékař jí má poradit, jak jej zavádět a jak jej odstraňovat. K zavádění si má žena zvolit polohu, která je pro ni nejpohodlnější, např. postoj s jednou zdviženou nohou, v podřepu nebo vleže. Přípravek Adaring se má stlačit a zavést do pochvy tak, aby žena po jeho zavedení měla dobrý pocit. Přesná poloha přípravku Adaring v pochvě není pro antikoncepční účinek kroužku rozhodující (viz obrázky 1–4).
Jakmile byl přípravek Adaring zaveden (viz „Jak zahájit používání přípravku Adaring“), je v pochvě ponechán trvale po 3 týdny. Ženě má být doporučeno pravidelně si přítomnost přípravku Adaring v pochvě ověřovat (například před a po pohlavním styku). Pokud je přípravek Adaring náhodně vypuzen, má žena dodržovat pokyny v bodě 4.2 „Co dělat, když byl kroužek po nějakou dobu mimo pochvu“ (pro více informací viz také bod 4.4 „Vypuzení“).
Po 3 týdnech používání musí být přípravek Adaring odstraněn ve stejný den v týdnu, kdy byl zaveden. Po jednotýdenní přestávce bez kroužku se zavádí nový kroužek (např. jestliže je přípravek Adaring zaveden ve středu asi ve 22 hodin, pak má být odstraněn opět ve středu o 3 týdny později, také asi ve 22 hodin. Následující středu pak má být zaveden nový kroužek).
Přípravek Adaring může být vytažen zaháknutím ukazováčku za kroužek nebo uchopením kroužku ukazováčkem a prostředníkem a vytažením (obrázek 5). Použitý kroužek se má vložit do sáčku (uchovávejte mimo dosah dětí a domácích zvířat) a být zlikvidován tak, jak je to popsáno v bodě 6.6. Za 2–3 dny po odstranění přípravku Adaring obvykle dojde ke krvácení z vysazení, které nemusí úplně skončit do doby, kdy je třeba zavést nový kroužek.
Použití s dalšími vaginálním bariérovými metodami
Adaring může interferovat se správným vložením a umístěním některých bariérových prostředků pro ženy, jako jsou poševní pesar, cervikální klobouček nebo ženský kondom.
Tyto antikoncepční prostředky nemají být používány jako záložní metody k přípravku Adaring.


| obrázek 2 | obrázek 3 | |
| Stlačte kroužek | Zvolte si pohodlnou polohu pro zavedení kroužku |

pochva
obr. 4B
obr. 4C
obr. 5
děloha
Ponechejte kroužek na místě po dobu 3 týdnů (obr. 4C)
Obr. 5
Adaring může být vytažen zaháknutím ukazováčku za kroužek nebo uchopením kroužku ukazováčkem a prostředníčkem a následným vytažením

Jak zahájit používání přípravku Adaring
Žádná hormonální antikoncepce nebyla v předchozím cyklu používána
Adaring má být zaveden první den přirozeného cyklu (tj. první den menstruačního krvácení). Zavedení 2. až 5. den je možné, ale během prvního cyklu je navíc po dobu prvních 7 dnů doporučeno používání bariérových metod antikoncepce.
Přechod z kombinované hormonální antikoncepce
Žena si má přípravek Adaring zavést nejpozději v den, který následuje po období bez tablet, náplasti nebo den po poslední placebové tabletě předchozí kombinované hormonální antikoncepce.
Pokud žena (po)užívala svou předchozí metodu důsledně a správně, a jestliže je tedy jisté, že není těhotná, může také přejít ze své předchozí kombinované hormonální antikoncepce kterýkoli den cyklu.
Interval bez hormonů předchozí antikoncepce nemá být nikdy delší, než je jeho doporučené trvání.
Přechod z čistě gestagenní metody (minipilulka, implantát nebo injekce) nebo z nitroděložního systému uvolňujícího gestagen (IUD).
U minipilulky může žena přejít na používání kroužku kdykoliv (u implantátu nebo IUD to lze učinit v den jejich odstranění a u injekcí tehdy, když by měla následovat další injekce), ve všech těchto případech má však žena navíc v prvních 7 dnech používat bariérovou metodu antikoncepce.
Po potratu v prvním trimestru
Žena může přejít na používání kroužku okamžitě. Pokud tak učiní, nemusí používat další antikoncepční opatření. Je-li okamžitý přechod nežádoucí, má se žena řídit pokyny uvedenými v odstavci Žádná hormonální antikoncepce nebyla v předchozím cyklu používána. Mezitím má být ženě doporučeno používat alternativní antikoncepční metody.
Po porodu nebo potratu ve druhém trimestru
Kojící ženy viz bod 4.6.
Ženě má být doporučeno, aby si kroužek zavedla čtvrtý týden po porodu nebo po potratu ve druhém trimestru. Pokud začne později, pak v prvních 7 dnech po zavedení přípravku Adaring má navíc používat bariérovou metodu antikoncepce. Jestliže však již došlo k pohlavnímu styku, musí být vyloučeno těhotenství nebo je třeba před zavedením kroužku vyčkat do první menstruace.
Odchylky od doporučeného režimu
Antikoncepční účinnost a kontrola cyklu může být ohrožena, jestliže se žena odchýlí od doporučeného režimu. Aby se v případě takové odchylky vyhnula ztrátě antikoncepční účinnosti, je vhodné poskytnout následující radu:
Co dělat, je-li období bez zavedeného kroužku delší
V tom případě si má žena zavést kroužek ihned, jak si na to vzpomene. V následujících 7 dnech má navíc používat bariérovou metodu, jako např. mužský kondom. Pokud došlo v období, kdy neměla kroužek zaveden, k pohlavnímu styku, je třeba zvážit možnost otěhotnění. Čím delší je období bez kroužku, tím vyšší je riziko otěhotnění.
Co dělat, když byl kroužek po nějakou dobu mimo pochvu
Přípravek Adaring má být v pochvě ponechán po celé období 3 týdnů. Je-li kroužek náhodně vypuzen, může být opláchnut studenou nebo vlažnou vodou (ne horkou) a okamžitě opět zaveden.
Pokud byl přípravek Adaring mimo pochvu méně než 3 hodiny, pak antikoncepční účinnost není snížena. Žena si má znovu kroužek zavést, hned jak je to možné, ale nejpozději do 3 hodin.
Pokud přípravek Adaring byl, nebo se domníváte, že mohl být, mimo pochvu déle než 3 hodiny během 1. nebo 2. týdne používání, pak jeho antikoncepční účinek může být snížen.
Žena si má kroužek znovu zavést ihned, jak si to uvědomí. Po dobu prvních 7 dnů nepřetržitého používání přípravku Adaring má pak používat bariérovou metodu např. mužský kondom. Čím déle je přípravek Adaring mimo pochvu a čím blíže je to k běžnému období bez kroužku, tím vyšší je riziko otěhotnění.
Pokud přípravek Adaring byl, nebo se domníváte, že mohl být, mimo pochvu déle než 3 hodiny během 3. týdne, z třítýdenního období, pak jeho antikoncepční účinek může být snížen. Žena má kroužek znehodnotit a použít jednu z těchto 2 možností:
-
1. Okamžitě si zavést nový kroužek
-
2. Ponechá pauzu na krvácení z vysazení a zavede nový kroužek, avšak ne později než za 7 dní (7 × 24 hodin) od odstranění nebo vypuzení minulého kroužku.
Poznámka: Tato možnost se může použít pouze tehdy, jestliže byl kroužek v předešlých 7 dnech soustavně používán.
Pokud byl přípravek Adaring mimo pochvu po neznámo dlouhou dobu, má by žena zvážit možnost těhotenství. Před vložením nového kroužku má být proveden těhotenský test.
Co dělat v případě prodlouženého používání kroužku
Ačkoliv toto není doporučený režim, tak pokud byl přípravek Adaring používán maximálně po 4 týdny, je jeho antikoncepční působení ještě dostačující. Žena může dodržet týdenní interval bez kroužku, a pak si zavést nový kroužek. Pokud však měla kroužek zaveden déle než 4 týdny, může být jeho antikoncepční účinnost snížena a před zavedením dalšího přípravku Adaring je třeba vyloučit těhotenství.
Jestliže se žena neřídila doporučeným režimem, a poté u ní nedošlo k následnému krvácení z vysazení v období bez zavedeného kroužku, je rovněž třeba před zavedením dalšího kroužku vyloučit těhotenství.
Jak oddálit nebo posunout menstruaci
Ve výjimečných případech, kdy je potřeba oddálit menstruaci, si může žena zavést nový kroužek ihned po odstranění starého, aniž by dodržela týdenní interval bez kroužku. Nový kroužek může být opět používán až po dobu 3 týdnů. V té době může dojít ke krvácení nebo špinění. Pravidelné používání přípravku Adaring je pak zahájeno po obvyklé týdenní přestávce bez kroužku.
K posunutí menstruaci na jiný den v týdnu, než ve kterém ji žena dostává v současnosti, je možné poradit, aby zkrátila následující období bez kroužku o požadovaný počet dní. Čím kratší je interval bez zavedeného kroužku, tím vyšší je pravděpodobnost, že nedojde ke krvácení z vysazení a že se naopak objeví krvácení z průniku nebo špinění při použití dalšího kroužku.
4.3. Kontraindikace
Kombinovaná hormonální antikoncepce (CHC) se nesmí používat u následujících stavů. Pokud by se kterýkoli z těchto stavů objevil poprvé v průběhu používání přípravku Adaring, je třeba kroužek ihned odstranit.
- Přítomnost nebo riziko žilního tromboembolismu (VTE)
- žilní tromboembolismus – současný žilní tromboembolismus (léčený antikoagulancii) nebo anamnéza VTE (např. hluboká žilní trombóza [DVT] nebo plicní embolie [PE])
- známá dědičná nebo získaná predispozice k žilnímu tromboembolismu, jako jsou rezistence na APC (včetně faktoru V Leiden), deficit antitrombinu III, deficit proteinu C, deficit proteinu S
- velký chirurgický zákrok s déletrvající imobilizací (viz bod 4.4)
- vysoké riziko žilního tromboembolismu v důsledku přítomnosti více rizikových faktorů (viz bod 4.4)
- Přítomnost nebo riziko arteriálního tromboembolismu (ATE)
- arteriální tromboembolismus – současný arteriální tromboembolismus, anamnéza arteriálního tromboembolismu (např. infarkt myokardu) nebo prodromální stav (např. angina pectoris)
- cerebrovaskulární onemocnění – současný iktus, anamnéza iktu nebo prodromálního stavu (např. tranzitorní ischemická ataka, TIA)
- známá hereditární nebo získaná predispozice k arteriálnímu tromboembolismu, jako jsou hyperhomocysteinemie a antifosfolipidové protilátky (antikardiolipinové protilátky, lupus antikoagulans)
- anamnéza migrény s fokálními neurologickými příznaky
- vysoké riziko arteriálního tromboembolismu v důsledku vícečetných rizikových faktorů (viz bod 4.4) nebo přítomnosti jednoho závažného rizikového faktoru, jako je:
- diabetes mellitus s cévními příznaky
- závažná hypertenze
- závažná dyslipoproteinemie
- současná pankreatitida, nebo pankreatitida v anamnéze, pokud je spojena s těžkou hypertriglyceridemií
- současné závažné onemocnění jater nebo závažné onemocnění jater v anamnéze, pokud se hodnoty jaterních funkcí nevrátily k normálu
- nádory jater (benigní nebo maligní) současné nebo v anamnéze
- známé malignity pohlavních orgánů nebo prsů či podezření na ně, pokud jsou ovlivněny pohlavními steroidy
- vaginální krvácení neznámého původu
- hypersenzitivita na léčivé látky nebo na kteroukoli pomocnou látku přípravku Adaring uvedenou v bodě 6.1.
-
1. Oběhové poruchy
Riziko žilního tromboembolismu (VTE)
- Užívání jakékoli kombinované hormonální antikoncepce (CHC) zvyšuje riziko žilního tromboembolismu (VTE) ve srovnání s jejím neužíváním. Přípravky, které obsahují levonorgestrel, norgestimát nebo norethisteron jsou spojovány s nejnižším rizikem VTE. Další přípravky, jako je přípravek Adaring, mohou mít až dvakrát vyšší úroveň rizika. Rozhodnutí používat jakýkoli přípravek jiný než ten, který má nejnižší riziko VTE, má být učiněno pouze po diskusi se ženou, aby se zajistilo, že rozumí riziku VTE u přípravku Adaring, rozumí, jak její současné rizikové faktory toto riziko ovlivňují a že riziko VTE je nejvyšší v prvním roce používání přípravku. Existují také některé důkazy, že riziko je zvýšené, když je CHC opětovně zahájena po pauze v užívání trvající 4 týdny nebo déle.
- U žen, které neužívají CHC a nejsou těhotné, se asi u 2 z 10 000 vyvine v průběhu jednoho roku VTE. U každé jednotlivé ženy však může být riziko daleko vyšší v závislosti na jejích základních rizikových faktorech (viz níže).
Odhaduje se, že z 10 000 žen, které používají nízkodávkovou CHC obsahující levonorgestrel se asi u 6 (1) vyvine během jednoho roku VTE. Byly zjištěny nekonzistentní výsledky týkající se rizika VTE u vaginálního inzertu obsahujícího etonogestrel/ethinylestradiol ve srovnání s CHC obsahující levonorgestrel (s odhady relativního rizika pohybující se od žádného zvýšení, RR = 0,96, do téměř dvojnásobného zvýšení, RR = 1,90. To odpovídá přibližně 6 až 12 VTE za rok na 10 000 žen, které používají přípravek s obsahem etonogestrelu/ethinylestradiolu.
Počet příhod VTE na 10 000 žen za rok
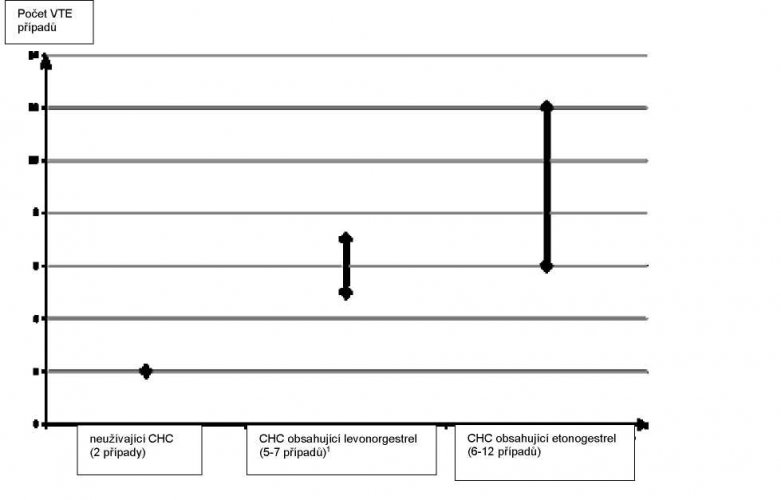
1 Střední bod rozmezí 5–7 na 10 000 WY (žen-roků) na základě relativního rizika pro CHC obsahující levonorgestrel
oproti jejímu neužívání přibližně 2,3 až 3,6
- V obou případech je tento počet VTE za rok nižší, než počet očekávaný u žen během těhotenství nebo v období po porodu.
- VTE může být v 1–2 % případů fatální.
- Extrémně vzácně byla u uživatelek CHC trombóza hlášena v dalších cévách, např. jaterních, mezenterických, renálních nebo retinálních žilách a tepnách.
Rizikové faktory VTE
Riziko žilních tromboembolických komplikací u uživatelek CHC se může podstatně zvyšovat u ženy, která má další rizikové faktory, zvláště pokud je přítomno více rizikových faktorů (viz tabulka).
Přípravek Adaring je kontraindikován, pokud má žena více rizikových faktorů, které pro ni představují vysoké riziko žilní trombózy (viz bod 4.3). Pokud má žena více než jeden rizikový faktor, je možné, že zvýšení rizika je vyšší než součet jednotlivých faktorů – v tomto případě má být zváženo její celkové riziko VTE. Pokud je poměr přínosů a rizik považován za negativní, nemá být CHC předepisována (viz bod 4.3).
Tabulka: Rizikové faktory pro VTE
| Rizikový faktor | Poznámka |
| Obezita (index tělesné hmotnosti nad 30 kg/m2) | Při zvýšení BMI se značně zvyšuje riziko. Zvláště důležité je zvážit, zda jsou přítomny také další rizikové faktory. |
| Prodloužená imobilizace, velký chirurgický zákrok, jakýkoli chirurgický zákrok na nohách a pánvi, neurochirurgický zákrok nebo větší trauma. | V těchto situacích je doporučeno ukončit používání / užívání náplasti / pilulky / kroužku (v případě plánovaného chirurgického výkonu minimálně 4 týdny předem) a nezahajovat užívání / používání do dvou týdnů po kompletní remobilizaci. Mají se použít další antikoncepční |
| Poznámka: dočasná imobilizace, včetně cestování letadlem > 4 hodiny může být také rizikovým faktorem VTE, zvláště u žen s dalšími rizikovými faktory. | metody k zabránění nechtěnému těhotenství. Antitrombotická léčba by měla být zvážena, pokud přípravek Adaring nebyl předem vysazen. |
| Pozitivní rodinná anamnéza (žilní tromboembolismus kdykoli u sourozence nebo rodiče, zvláště v relativně nízkém věku např. do 50 let věku). | Pokud je suspektní hereditární predispozice, má být žena před rozhodnutím o užívání / používání jakékoli CHC odeslána k odborníkovi na konzultaci |
| Další onemocnění související s VTE | Zhoubné onemocnění, systémový lupus erythematodes, hemolyticko-uremický syndrom, chronická zánětlivá onemocnění střev (Crohnova choroba nebo ulcerózní kolitida) a srpkovitá anemie |
| Vyšší věk | Zvláště nad 35 let |
- Není žádná shoda o možné roli žilních varixů a povrchové tromboflebitidy v nástupu
nebo progresi žilní trombózy.
Zvýšené riziko tromboembolismu v těhotenství a zvláště během šestinedělí musí být zváženo (pro informaci v "Těhotenství a kojení " viz bod 4.6).
Příznaky VTE (hluboká žilní trombóza a plicní embolie)
V případě příznaků má být ženě doporučeno, aby vyhledala okamžitou lékařskou pomoc a informovala lékaře, že používá CHC.
Příznaky hluboké žilní trombózy (DVT) mohou zahrnovat:
- jednostranný otok dolní končetiny nebo podél žíly dolní končetiny
- bolest nebo citlivost dolní končetiny, která může být pociťována pouze vstoje nebo při chůzi
- zvýšenou teplotu postižené dolní končetiny, zarudnutí nebo změnu barvy kůže dolní končetiny
Příznaky plicní embolie (PE) mohou zahrnovat:
- náhlý nástup nevysvětlitelné dušnosti nebo rychlého dýchání
- náhlý kašel, který může být spojený s hemoptýzou
- ostrou bolest na hrudi
- silné točení hlavy nebo závrať
- rychlý nebo nepravidelný srdeční tep
Některé z těchto příznaků (např. „dušnost“, „kašel“) nejsou specifické a mohou být nesprávně interpretovány jako častější nebo méně závažné příhody (např. infekce dýchacího traktu).
Dalšími známkami cévní okluze mohou být: náhlá bolest, otok a světle modré zbarvení končetin.
Pokud nastane okluze v oku, mohou se příznaky pohybovat od nebolestivého rozmazaného vidění, které může přejít do ztráty zraku. Někdy může nastat ztráta zraku téměř okamžitě.
Riziko arteriálního tromboembolismu (ATE)
Epidemiologické studie spojovaly používání CHC se zvýšeným rizikem arteriálního tromboembolismu (infarkt myokardu) nebo cerebrovaskulární příhody (např. tranzitorní ischemická ataka, iktus). Arteriální tromboembolické příhody mohou být fatální.
Rizikové faktory pro ATE
Riziko arteriálních tromboembolických komplikací nebo cerebrovaskulární příhody u uživatelek CHC se zvyšuje u žen s rizikovými faktory (viz tabulka).
Přípravek Adaring je kontraindikován, pokud má žena jeden závažný rizikový faktor nebo více rizikových faktorů ATE, které pro ni představují riziko arteriální trombózy (viz bod 4.3). Pokud má žena více než jeden rizikový faktor, je možné, že zvýšení rizika je vyšší než součet jednotlivých faktorů – v tomto případě má být zváženo její celkové riziko. Pokud je poměr přínosů a rizik považován za negativní, nemá být CHC předepisována (viz bod 4.3).
Tabulka: Rizikové faktory ATE
| Rizikový faktor | Poznámka |
| Vyšší věk | Zvláště nad 35 let |
| Kouření | Ženě má být doporučeno, aby pokud chce používat CHC, nekouřila. Ženám ve věku nad 35 let, které dále kouří, má být důrazně doporučeno, aby používaly jinou metodu antikoncepce. |
| Hypertenze | |
| Obezita (index tělesné hmotnosti nad 30 kg/m2) | Při zvýšení BMI se značně zvyšuje riziko. Zvláště důležité u žen s dalšími rizikovými faktory |
| Pozitivní rodinná anamnéza (arteriální tromboembolismus kdykoli u sourozence nebo rodiče, zvláště v relativně nízkém věku např. do 50 let věku) | Pokud je suspektní hereditární predispozice, má být žena odeslána k odborníkovi na konzultaci před rozhodnutím o používání jakékoli CHC |
| Migréna | Zvýšení frekvence nebo závažnosti migrény během používání CHC (což může být prodromální známka iktu) může být důvodem okamžitého ukončení léčby |
| Další onemocnění související s nežádoucími cévními příhodami | Diabetes mellitus, hyperhomocysteinemie, chlopenní srdeční vada a fibrilace síní, dyslipoproteinemie a systémový lupus erythematodes |
V případě příznaků má být ženě doporučeno, aby vyhledala okamžitou lékařskou pomoc a informovala lékaře, že užívá CHC.
Příznaky iktu mohou zahrnovat:
- náhlou necitlivost nebo slabost obličeje, horní nebo dolní končetiny, zvláště na jedné straně těla
- náhlé potíže s chůzí, závratě, ztrátu rovnováhy nebo koordinace
- náhlou zmatenost, problémy s řečí nebo porozuměním
- náhlé potíže se zrakem u jednoho nebo obou očí
- náhlou, závažnou nebo prodlouženou bolest hlavy neznámé příčiny
- ztrátu vědomí nebo mdlobu s nebo bez záchvatu
Přechodné příznaky naznačují, že se jedná o tranzitorní ischemickou ataku (TIA).
Příznaky infarktu myokardu (IM) mohou zahrnovat:
- bolest, diskomfort, tlak, těžkost, pocit stlačení nebo plnosti na hrudi, paži nebo pod hrudní kostí
- diskomfort vyzařující do zad, čelisti, hrdla, paže, žaludku
- pocit plnosti, poruchu trávení nebo dušení
- pocení, nauzeu, zvracení nebo závratě
- extrémní slabost, úzkost nebo dušnost
- rychlý nebo nepravidelný srdeční tep
-
2. Nádory
- Epidemiologické studie ukazují na zvýšené riziko vzniku rakoviny děložního hrdla u žen dlouhodobě užívajících COC a infikovaných lidským papilomavirem (HPV). Stále však není jisté, do jaké míry je toto zjištění zkresleno dalšími vlivy (např. rozdíl v počtu sexuálních partnerů nebo v používání bariérové antikoncepce). Nejsou dostupné žádné epidemiologické údaje o riziku vzniku rakoviny děložního čípku u uživatelek přípravku s obsahem etonogestrelu/ethinylestradiolu (viz „Lékařské vyšetření / konzultace“).
- V metaanalýze 54 epidemiologických studií bylo uvedeno, že relativní riziko vzniku nádoru prsu je u žen, které momentálně užívají COC, lehce zvýšeno (RR=1,24). Toto zvýšené riziko v průběhu 10 let po skončení užívání COC postupně vymizí. Protože nádory prsu jsou u žen mladších 40 let vzácné, je zvýšený počet diagnóz nádoru prsu u žen v současnosti a nově užívajících COC malý, v poměru k celkovému riziku jeho vzniku. Nádory prsu diagnostikované u dlouhodobých uživatelek COC jsou často méně pokročilé než ty, které byly diagnostikovány u žen nikdy neužívajících COC. Toto zvýšené riziko může být způsobeno časnější diagnózou nádorů u žen užívajících COC, biologickým působením COC nebo kombinací obou možností.
- U uživatelek COC byly ve vzácných případech popsány benigní nádory jater a zcela výjimečně i maligní jaterní nádory. V ojedinělých případech vedly tyto nádory k život ohrožujícímu nitrobřišnímu krvácení. Proto, pokud u žen používajících přípravek Adaring dojde k silné epigastrické bolesti, ke zvětšení jater nebo ke známkám intraabdominálního krvácení, je třeba při diferenciální diagnóze myslet na nádor jater.
-
3. Zvýšené hladiny ALT
Během klinických studií u pacientek léčených pro virovou hepatitidu C (HCV) léčivými přípravky obsahujícími ombitasvir / paritaprevir / ritonavir a dasabuvir s ribavirinem nebo bez ribavirinu, došlo k zvýšení aminotransferázy (ALT) na více než pětinásobek horní hranice normálních hodnot (ULN) výrazně častěji u žen, které užívaly přípravky kombinované hormonální antikoncepce (CHC) obsahující ethinylestradiol. (viz body 4.3 a 4.5).
-
4. Jiné stavy
- Pokud má žena hypertriglyceridemii nebo pokud se toto onemocnění vyskytlo v její rodině, pak je u ní zvýšené riziko vzniku pankreatitidy, jestliže užívá hormonální antikoncepci.
- I když malý vzestup krevního tlaku byl pozorován u mnoha žen užívajících hormonální antikoncepci, klinicky významný vzestup krevního tlaku je vzácný. Jasný vztah mezi užíváním hormonální antikoncepce a klinickou hypertenzí nebyl stanoven. Nicméně pokud by se vyvinula v průběhu používání přípravku Adaring dlouhodobá, klinicky závažná hypertenze, je pak rozumné, aby lékař přerušil používání kroužku a léčil hypertenzi. Jestliže to pak uzná za vhodné, může znovu přípravek Adaring, jakmile bylo antihypertenzní léčbou dosaženo normální hodnoty krevního tlaku, zavést.
- Bylo hlášeno, že následující stavy mohou vzniknout nebo se zhoršit jak v průběhu těhotenství, tak při užívání hormonální antikoncepce, i když jejich vzájemný vztah není průkazný: žloutenka a/nebo pruritus související s cholestázou; tvorba žlučových kamenů; porfyrie; systémový lupus erythematodes; hemolyticko-uremický syndrom; Sydenhamova chorea; herpes gestationis; ztráta sluchu způsobená otosklerózou, (dědičný) angioedém.
- Akutní nebo chronické poruchy jaterní funkce mohou vyžadovat přestávku v používání přípravku Adaring do té doby, než se ukazatelé jaterních funkcí vrátí k normálu. Recidiva cholestatické žloutenky a/nebo svědění související s cholestázou, které vznikly poprvé v průběhu těhotenství nebo předchozího užívání pohlavních steroidů, jsou důvodem k ukončení používání kroužku.
- Ačkoliv estrogeny a gestageny mohou mít vliv na periferní inzulinovou rezistenci a glukózovou toleranci, nic nenasvědčuje tomu, že by u diabetiček užívajících hormonální antikoncepci bylo třeba změnit léčebný režim. Diabetičky mají být v průběhu používání přípravku Adaring nicméně pečlivě sledovány, zvláště v prvních měsících používání.
- Během používání hormonální antikoncepce bylo hlášeno nové vzplanutí nebo zhoršení Crohnovy choroby a ulcerózní kolitidy, ale důkaz o souvislosti s jejich užíváním je neprůkazný.
- Příležitostně se může objevit chloasma, zvláště u žen, které měly chloasmu v těhotenství. Ženy s uvedenou anamnézou se nemají v období používání přípravku Adaring vystavovat slunci nebo ultrafialovému záření.
- Pokud má žena některou z následujících potíží, pak se jí možná nepodaří přípravek Adaring zavést správně anebo jí může kroužek vypadnout: prolaps děložního čípku, cystokéla a/nebo rektokéla, těžká nebo chronická zácpa.
- V průběhu používání přípravku Adaring může někdy dojít ke kolpitidě. Nic nesvědčí tomu, že by byla účinnost přípravku Adaring léčbou kolpitidy ovlivněna, ani že by jeho používání ovlivnilo její léčbu (viz bod 4.5).
- Velmi vzácně bylo hlášeno přilnutí kroužku k vaginální sliznici, které vyžadovalo jeho vyjmutí zdravotnickým pracovníkem. V některých případech, kdy tkáně přerostly přes kroužek bylo vyjmutí provedeno protětím kroužku bez naříznutí překrývající poševní tkáně.
Před zahájením nebo opětovným zahájením používání přípravku Adaring má být získána kompletní anamnéza (včetně rodinné anamnézy) a musí být vyloučeno těhotenství. Má se změřit krevní tlak a má být provedeno tělesné vyšetření při zvážení možných kontraindikací (viz bod 4.3) a upozornění (viz bod 4.4.). Je důležité, aby byla žena upozorněna na informace o žilní a arteriální trombóze, včetně rizik přípravku Adaring v porovnání s dalšími typy CHC, na příznaky VTE a ATE, známé rizikové faktory a co se má dělat v případech suspektní trombózy.
Žena má být také informována, aby pečlivě přečetla příbalovou informaci pro uživatelku a aby dodržovala tam uvedené instrukce. Frekvence a povaha vyšetření mají být založeny na stanovených postupech a upraveny podle individuálních potřeb ženy.
Ženy mají být informovány, že hormonální antikoncepce nechrání před HIV infekcí (AIDS) a dalšími sexuálně přenosnými chorobami.
Účinnost přípravku Adaring může být snížena v případě nesprávného používání (bod 4.2) nebo při současné léčbě některými léčivými přípravky, které snižují koncentrace etonogestrelu a/nebo ethinylestradiolu v plazmě. (viz bod 4.5).
V průběhu používání přípravku Adaring může dojít k nepravidelnému krvácení (špinění nebo krvácení z průniku). Jestliže se nepravidelné krvácení objeví po pravidelných cyklech a při používání přípravku Adaring v souladu s doporučeným režimem, pak je vždy třeba zvážit možné nehormonální příčiny a provést adekvátní diagnostická vyšetření, která jsou indikována k vyloučení malignity nebo těhotenství. Mezi ně může patřit i kyretáž.
U některých žen nemusí dojít v období bez kroužku ke krvácení z vysazení. Pokud byl přípravek Adaring používán podle instrukcí popsaných v bodě 4.2, je nepravděpodobné, že by žena byla těhotná. Nicméně pokud by před prvním vynechaným krvácením z vysazení byl používán nesprávně, nebo jestliže nedošlo ke krvácení z vysazení dvakrát po sobě, pak je třeba vyloučit těhotenství dříve, než bude přípravek Adaring opětovně zaveden.
Rozsah a možné farmakologické důsledky vystavení mužského sexuálního partnera působení ethinylestradiolu a etonogestrelu přes pokožku penisu nebyly zkoumány.
Velmi zřídka bylo hlášeno, že byl kroužek během použití rozlomen (viz bod 4.5). Ženě se doporučí odstranit zlomený kroužek, a co nejdříve zavést nový kroužek a po dobu 7 dní používat bariérovou antikoncepci jako např. kondom. Je třeba zvážit možnost těhotenství a žena se má poradit se svým lékařem.
Bylo hlášeno vypuzení kroužku, např. pokud kroužek nebyl pečlivě zaveden, byl odstraněn s tamponem, během pohlavního styku nebo při závažné nebo chronické zácpě. Dlouhotrvající vypuzení může vést k selhání antikoncepčního účinku a/nebo ke krvácení z průniku. Proto k zajištění účinnosti má žena přítomnost kroužku pravidelně kontrolovat. (například před nebo po pohlavním styku).
Je-li přípravek náhodně vypuzen a je mimo pochvu méně než 3 hodiny, antikoncepční účinek není snížen. Žena má vypuzený kroužek opláchnout studenou nebo vlažnou vodou (ne horkou) a zavést si jej znovu co nejrychleji, nejpozději však do 3 hodin.
Pokud byl kroužek, nebo se domníváte, že mohl být, mimo pochvu déle než 3 hodiny, antikoncepční účinek může být snížen. V tomto případě je nutné postupovat, jak je uvedeno v bodě 4.2 „Co dělat, když byl kroužek po nějakou dobu mimo pochvu“.
4.5. Interakce s jinými léčivými přípravky a jiné formy interakce
Poznámka: Pro identifikaci potenciálních interakcí se mají prostudovat informace pro předepisující lékaře současně podávaných léčivých přípravků.
Mohou se objevit interakce s léčivými nebo rostlinnými přípravky indukujícími mikrozomální enzymy, což může mít za následek zvýšenou clearance pohlavních hormonů a může vést ke krvácení z průniku a/nebo k selhání antikoncepčního účinku.
Postup
Po několika dnech léčby může být pozorována indukce enzymů. Maximální indukce enzymů je obvykle pozorována v průběhu několika týdnů. Po ukončení léčby může enzymová indukce přetrvávat po dobu okolo 4 týdnů.
Krátkodobá léčba
Ženy léčené léčivými nebo rostlinnými přípravky indukujícími jaterní enzymy mají dočasně s přípravkem Adaring používat navíc bariérovou nebo jinou metodu antikoncepce. Poznámka: Přípravek Adaring nemá být používán spolu s poševním pesarem, cervikálním kloboučkem nebo dámským kondomem. Bariérová metoda se musí používat po celou dobu současné léčby a ještě 28 dní po jejím ukončení. Pokud současné užívání přípravků přesáhne 3týdenní období se zavedeným kroužkem, má být další kroužek zaveden ihned, bez obvyklého období bez kroužku.
Dlouhodobá léčba
U žen dlouhodobě léčených přípravky indukujícími jaterní enzymy se doporučuje další spolehlivá nehormonální metoda antikoncepce.
V literatuře byly popsány následující interakce.
Látky zvyšující clearance kombinované hormonální antikoncepce
Mohou se objevit interakce s léčivými nebo rostlinnými přípravky, které indukují mikrozomální enzymy, zejména enzymy cytochromu P450 (CYP), což může vést ke zvýšené clearance a tím ke snížení plazmatických koncentrací pohlavních hormonů a může snížit účinnost kombinované hormonální antikoncepce, včetně přípravku Adaring. Tyto přípravky zahrnují fenytoin, fenobarbital, primidon, bosentan, karbamazepin, rifampicin a patrně také oxkarbazepin, topiramat, felbamát, griseofulvin, některé inhibitory HIV proteáz (např. ritonavir) a nenukleosidové inhibitory reverzní transkriptázy (např. efavirenz), a přípravky obsahující přírodní lék třezalku tečkovanou.
Látky s variabilními účinky na clearance kombinované hormonální antikoncepce
Při současném užívání s hormonální antikoncepcí mohou mnohé kombinace inhibitorů HIV proteázy (např. nelfinavir) a nenukleosidových inhibitorů reverzní transkriptázy (např. nevirapin), a/nebo kombinace s léčivými přípravky proti viru hepatitidy typu C (HCV) (např. boceprevir, telaprevir) zvyšovat nebo snižovat plazmatické koncentrace gestagenů, včetně etonogestrelu nebo estrogenu. Konečný dopad těchto změn může být v některých případech klinicky relevantní.
Látky snižující clearance kombinované hormonální antikoncepce
Klinický význam potenciálních interakcí s inhibitory enzymů zůstává neznámý. Současné podávání silných (např. ketokonazol, itrakonazol, klarithromycin) nebo mírných (např. flukonazol, diltiazem, erythromycin) inhibitorů cytochromu CYP3A4 může zvýšit sérové koncentrace estrogenů nebo gestagenů, včetně etonogestrelu.
Na základě farmakokinetických údajů lze říci, že není pravděpodobné, že by vaginálně podaná antimykotika a spermicidní přípravky ovlivnily antikoncepční účinnost a bezpečnost přípravku Adaring. Během současného podávání antimykotických globulí je možnost porušení kroužku zvýšena (viz bod 4.4 „Zlomený kroužek“).
Hormonální antikoncepce může zasahovat do metabolismu jiných přípravků. Proto mohou být jejich plazmatické a tkáňové koncentrace zvýšeny (např. cyklosporin) nebo sníženy (např. lamotrigin).
Současné podávání s léčivými přípravky obsahujícími ombitasvir / paritaprevir / ritonavir a dasabuvir, s ribavirinem nebo bez ribavirinu, může zvýšit riziko zvýšení hladiny ALT (viz body 4.3 a 4.4).
Proto je uživatelky přípravku Adaring před zahájením léčby tímto kombinovaným léčebným režimem třeba převést na alternativní antikoncepční metody (např. antikoncepci obsahující jen gestagen nebo nehormonální metody antikoncepce). Přípravek Adaring je možné znovu začít užívat 2 týdny po ukončení léčby tímto kombinovaným léčebným režimem.
Užívání antikoncepčních steroidů může ovlivnit výsledky některých laboratorních testů, včetně biochemických parametrů funkcí jater, štítné žlázy, nadledvin a ledvin, plazmatických hladin bílkovinných přenašečů (např. globulinu vázajícího kortikosteroidy a globulinu vázajícího pohlavní hormony), frakcí lipidů / lipoproteinů, parametrů metabolismu sacharidů a parametrů koagulace a fibrinolýzy. Změny zpravidla zůstávají v normálním laboratorním rozmezí.
Farmakokinetické údaje ukazují, že tampony nemají vliv na účinek systémové absorpce hormonů uvolňovaných z přípravku Adaring. Vzácně může být přípravek Adaring vypuzen při odstraňování tamponu (viz „Co dělat, když byl kroužek po nějakou dobu mimo pochvu“).
4.6. Fertilita, těhotenství a kojení
Adaring je indikován k prevenci před otěhotněním. Pokud žena chce přestat používat přípravek Adaring protože chce otěhotnět, doporučuje se, aby před pokusem o otěhotnění počkala na pravidelné menstruační krvácení, protože to umožní lépe určit termín porodu.
Těhotenství
V průběhu těhotenství není Adaring indikován. Pokud dojde k otěhotnění s přípravkem Adaring in situ, pak je třeba kroužek odstranit. Rozsáhlé epidemiologické studie neprokázaly ani zvýšené riziko vzniku vrozených vad u dětí, které se narodily ženám užívajícím před těhotenstvím COC, ani teratogenní vliv, když byly COC neúmyslně používány v časném těhotenství.
Klinická studie u malého počtu žen ukázala, že navzdory intravaginálnímu podání jsou nitroděložní koncentrace kontracepčních steroidů u žen s přípravkem obsahující etonogestrel/ethinylestradiol podobné koncentracím u žen užívajících COC (viz bod 5.2). Klinická zkušenost týkající se výsledků těhotenství u žen vystavených vlivu přípravku obsahující etonogestrel/ethinylestradiol nebyla zatím hlášena.
Zvýšené riziko VTE během poporodního období je třeba brát v úvahu při znovuzahájení používání přípravku Adaring (viz body 4.2 a 4.4).
Kojení
Kojení může být estrogeny ovlivněno, protože mohou snížit množství a změnit složení mateřského mléka. Proto se obecně nedoporučuje zavádět přípravek Adaring dříve, než kojící matka úplně své dítě odstaví. Malá množství antikoncepčních steroidů a/nebo jejich metabolitů mohou být vylučována do mateřského mléka, neexistuje však žádný důkaz, že by nepříznivě ovlivnily zdraví dítěte.
4.7. Účinky na schopnost řídit a obsluhovat stroje
Přípravek Adaring nemá žádný nebo má zanedbatelný vliv na schopnost řídit a obsluhovat stroje.
4.8. Nežádoucí účinky
Nejčastějšími nežádoucími účinky uváděnými v klinických studiích s přípravkem obsahující etonogestrel / ethinylestradiol byly bolesti hlavy, vaginální infekce a vaginální výtok, které byly hlášeny u 5–6 % žen.
Popis vybraných nežádoucích účinků
U žen používajících CHC bylo pozorováno zvýšené riziko arteriálních a žilních trombotických a tromboembolických příhod, včetně infarktu myokardu, iktu, tranzitorních ischemických atak, žilní trombózy a plicní embolie, podrobněji je popsáno v bodě 4.4.
Také další nežádoucí účinky byly hlášeny u uživatelek CHC a jsou podrobněji popsány v bodě 4.4.
Nežádoucí účinky, které byly hlášeny v klinických studiích, observačních studiích nebo po uvedení přípravku obsahující etonogestrel / ethinylestradiol na trh, jsou v níže uvedené tabulce. Jsou zde uvedeny nejčastěji uváděné MedDRA termíny popisující závažné nežádoucí účinky.
Všechny nežádoucí účinky jsou uvedeny podle třídy orgánového systému a frekvence; časté (>1/100 až <1/10), méně časté (>1/1000 až <1/100), vzácné (>1/10000 až <1/1000) a není známo (z dostupných údajů nelze určit).
| Třída orgánových systémů | časté | méně časté | vzácné | není známo1 |
| Infekce a infestace | vaginální infekce | cervicitida, cystitida, |
| infekce močových cest | ||||
| Poruchy imunitního systému | hypersenzitivit a | |||
| Poruchy metabolismu a výživy | zvýšená chuť k jídlu | |||
| Psychiatrické poruchy | deprese, snížení libida | afektivní labilita, změny nálad, střídání nálad | ||
| Poruchy nervového systému | bolest hlavy, migréna | závrať, hypestezie | ||
| Poruchy oka | porucha vidění | |||
| Cévní poruchy | návaly horka | žilní tromboembolismus , arteriální tromboembolismus | ||
| Gastrointestináln í poruchy | bolesti břicha, nauzea | distenze břicha, průjem, zvracení, zácpa | ||
| Poruchy kůže a podkožní tkáně | akné | alopecie, ekzém, svědění, vyrážka | chloasma, kopřivka | |
| Poruchy svalové a kosterní soustavy a pojivové tkáně | bolest zad, svalové spasmy, bolest končetin | |||
| Poruchy ledvin a močových cest | dysurie, nutkavé močení, polakisurie | |||
| Poruchy reprodukčního systému a prsu | napětí prsů, svědění ženských genitálií, dysmenorea, bolest v pánvi, vaginální výtok | amenorea, prsní diskomfort, zvětšení prsů, zbytnění prsní žlázy, cervikální polyp, krvácení při pohlavním styku, bolest | galaktorea | poruchy penisu |
| při pohlavním styku, cervikální ektropium, fibrocystická mastopatie, menoragie, metroragie, pánevní diskomfort, premenstruačn í syndrom, děložní spasmus, pocit pálení pochvy, vaginální zápach, vaginální bolest, vulvovaginální diskomfort, vulvovaginální suchost | ||||
| Celkové poruchy a reakce v místě aplikace | únava, podrážděnost, malátnost, edém, pocit cizího tělesa | přerůstání tkáně přes vaginální kroužek | ||
| Vyšetření | zvýšení tělesné hmotnosti | zvýšení krevního tlaku | ||
| Poranění, otravy a procedurální komplikace | diskomfort v místě zavedené antikoncepčn í pomůcky, vypuzení antikoncepčn í pomůcky | komplikace související s antikoncepční pomůckou, zlomení kroužku |
1 Seznam nežádoucích účinků na základě spontánního hlášení.
V souvislosti s užíváním CHC byly hlášeny hormon dependentní nádory (např. nádory jater, nádory prsu). Pro další informace viz bod 4.4.
Interakce
Následkem interakcí jiných přípravků (enzymových induktorů) s hormonální antikoncepcí může dojít ke krvácení z průniku a/nebo k selhání antikoncepce (viz bod 4.5).
Hlášení podezření na nežádoucí účinky
Hlášení podezření na nežádoucí účinky po registraci léčivého přípravku je důležité. Umožňuje to pokračovat ve sledování poměru přínosů a rizik léčivého přípravku. Žádáme zdravotnické pracovníky, aby hlásili jakékoli podezření na nežádoucí účinky přímo na adresu:
Státní ústav pro kontrolu léčiv
Šrobárova 48
100 41 Praha 10
Webové stránky:
4.9. Předávkování
Nebyl zjištěn žádný závažný škodlivý vliv v případě předávkování hormonální antikoncepcí. Symptomy, ke kterým může v tomto případě dojít, zahrnují nauzeu, zvracení, a u mladých dívek lehké vaginální krvácení. Neexistují žádná antidota a léčba má být symptomatická.
5. FARMAKOLOGICKÉ VLASTNOSTI
5.1. Farmakodynamické vlastnosti
Farmakoterapeutická skupina: Jiná gynekologika, kontraceptiva intravaginální, vaginální kroužek s gestagenem a estrogenem,
ATC kód: G02BB01
Mechanismus účinku
Přípravek Adaring obsahuje etonogestrel a ethinylestradiol. Etonogestrel je gestagen odvozený od 19-nortestosteronu, který se váže vysokou afinitou na receptory progesteronu v cílových orgánech. Ethinylestradiol je estrogen hojně používaný v antikoncepčních přípravcích. Antikoncepční působení přípravku obsahující etonogestrel/ethinylestradiol je založeno na různých mechanismech, z nichž nejdůležitější je zábrana ovulace.
Klinická účinnost a bezpečnost
Klinické studie byly prováděny po celém světě (USA, EU a Brazílie) u žen ve věku mezi 18 a 40 roky. Antikoncepční účinnost se jeví přinejmenším srovnatelná se známou účinností kombinované perorální antikoncepce. Následující tabulky ukazují Pearl index (počet těhotenství na 100 žen během jednoho roku používání) plynoucí z klinických studií s přípravkem obsahující etonogestrel/ethinylestradiol.
| Analytická metoda | Pearl index | 95% Cl | Počet cyklů |
| ITT (chyba uživatelky + | 0,96 | 0,64–1,39 | 37,977 |
| selhání metody) | |||
| PP (selhání metody) | 0,64 | 0,35–1,07 | 28,723 |
V případě používání vysokodávkových COC (0,05 mg ethinylestradiolu) je sníženo riziko karcinomu endometria a karcinomu vaječníku. Není zatím zcela jasné, zda se tato skutečnost vztahuje i na nízkodávkovou antikoncepci, jako jsou přípravky obsahující etonogestrel/ethinylestradiol.
Velká srovnávací studie s perorální antikoncepcí 150/30 pg levonorgestrel/ethinylestradiol (n=512 vs. n=518) hodnotící charakter vaginálního krvácení během 13 cyklů vykazuje nízký výskyt špinění nebo krvácení z průniku u přípravků obsahujících etonogestrel/ethinylestradiol (2,0–6,4 %). Mimo to bylo vaginální krvácení u většiny osob omezeno výhradně na interval bez kroužku (58,8–72,8 %).
Účinek přípravku obsahujícího etonogestrel/ethinylestradiol (n=76) na kostní minerální denzitu (BMD) byl studován ve srovnání s nehormonálním intrauterinním tělískem (IUD) u žen (n=31) po dobu 2 let. Nebyly pozorovány žádné nežádoucí účinky na kostní hmotu.
Pediatrická populace
Bezpečnost a účinnost etonogestrelu / ethinylestradiolu u dospívajících ve věku do 18 let nebyla studována.
5.2. Farmakokinetické vlastnosti
Absorpce
Etonogestrel uvolněný z přípravku je rychle vstřebáván poševní sliznicí. Maximální koncentrace etonogestrelu v séru, která je přibližně 1700 pg/ml, je dosaženo asi za týden po zavedení kroužku. Sérové koncentrace vykazují malé výkyvy a pozvolna klesají, až dosahují přibližně hodnoty 1600 pg/ml po 1 týdnu používání, hodnoty 1500 pg/ml po 2 týdnech a hodnoty 1400 pg/ml po 3 týdnech používání. Absolutní biologická dostupnost je přibližně 100 %, což je více, než při perorálním podání. Cervikální a intrauterinní hladina etonogestrelu byla měřena pouze u mála žen, které používaly přípravek obsahující etonogestrel/ethinylestradiol nebo perorální antikoncepci obsahující 0,150 mg desogestrelu a 0,020 mg ethinylestradiolu. Zjištěné hladiny byly porovnatelné.
Distribuce
Etonogestrel je vázán na sérový albumin a na globulin vázající pohlavní hormony (SHBG). Zdánlivý objem distribuce etonogestrelu je 2,3 l/kg.
Biotransformace
Etonogestrel je metabolizován obvyklými cestami metabolismu steroidů. Zdánlivá clearance séra je asi 3,5 l/h. Nebyla zjištěna žádná interakce se současně podávaným ethinylestradiolem.
Eliminace
Hladiny etonogestrelu v séru se snižují ve dvou fázích. Terminální vylučovací fáze je charakterizována poločasem odpovídajícím přibližně 29 hodinám. Etonogestrel a jeho metabolity jsou vylučovány močí a žlučí v poměru asi 1,7:1. Poločas vylučování metabolitů je asi 6 dnů.
Absorpce
Ethinylestradiol uvolňovaný z léčivého přípravku je rychle vstřebáván poševní sliznicí. Maximální sérové koncentrace asi 35 pg/ml je dosahováno za 3 dny po zavedení a dochází k poklesu na hodnotu 19 pg/ml po 1 týdnu, na hodnotu 18 pg/ml po 2 týdnech a na hodnotu 18 pg/ml po 3 týdnech používání. Měsíční systémová expozice ethinylestradiolu (AUC0-nek.) činí u léčivého přípravku 10,9 ng.h/ml. Absolutní biologická dostupnost je asi 56%, což je srovnatelné s perorálním podáváním ethinylestradiolu. Cervikální a intrauterinní hladiny ethinylestradiolu byly měřeny pouze u malého počtu žen, které používaly etonogestrel/ethinylestradiol nebo perorální antikoncepci obsahující 0,150 mg desogestrelu a 0,020 mg ethinylestradiolu. Zjištěné hladiny byly srovnatelné.
Distribuce
Ethinylestradiol je vysoce, avšak nespecificky, vázán na sérový albumin. Zdánlivý objem distribuce byl stanoven na asi 15 l/kg.
Biotransformace
Ethinylestradiol je primárně metabolizován aromatickou hydroxylací, ale vytváří se mnoho druhů hydroxylovaných a methylovaných metabolitů. Ty jsou přítomny jako volné metabolity a jako konjugáty sulfátu a glukuronidů. Zdánlivá clearance je asi 35 l/h.
Eliminace
Sérové hladiny ethinylestradiolu klesají ve dvou fázích. Terminální fáze eliminace je charakterizována velkými individuálními variacemi poločasu, které mají za následek medián poločasu asi 34 hodin. Nezměněný ethinylestradiol není vylučován; metabolity ethinylestradiolu jsou vylučovány močí a žlučí v poměru 1,3:1. Poločas vylučování metabolitů je asi 1,5 dne.
Pediatrická populace
Farmakokinetika etonogestrelu/ethinylestradiolu u zdravých dospívajících žen ve věku do 18 let, které menstruují (postmenarche), nebyla studována.
Porucha funkce ledvin
Nebyly provedeny žádné studie, které by hodnotily účinek poruchy funkce ledvin na farmakokinetiku etonogestrelu/ethinylestradiolu.
Porucha funkce jater
Nebyly provedeny žádné studie, které by hodnotily účinek poruchy funkce jater na farmakokinetiku
etonogestrelu/ethinylestradiolu. Nicméně steroidní hormony mohou být špatně metabolizovány u žen s poruchou funkce jater.
Etnické skupiny
Nebyly provedeny žádné formální studie, které by hodnotily farmakokinetiku u etnických skupin.
5.3. Předklinické údaje vztahující se k bezpečnosti
Neklinické údaje získané na základě konvenčních farmakologických studií bezpečnosti, toxicity po opakovaném podávání, genotoxicity, hodnocení karcinogenního potenciálu a reprodukční toxicity ethinylestradiolu a etonogestrelu neodhalily žádná zvláštní rizika pro člověka než ta, která jsou již známa.
Hodnocení rizik na životní prostředí (ERA)
Studie hodnotící rizika na životní prostředí ukázaly, že 17a-ethinylestradiol a etonogestrel mohou představovat riziko pro organismy žijící v povrchových vodách (viz bod 6.6).
6. FARMACEUTICKÉ ÚDAJE
6.1. Seznam pomocných látek
Kopolymer ethylenu s vinyl-acetátem (28 % VAC); kopolymer ethylenu s vinyl-acetátem (9 % VAC); magnesium-stearát
6.2. Inkompatibility
Neuplatňuje se.
6.3. Doba použitelnosti
18 měsíců
6.4. Zvláštní opatření pro uchovávání
Před výdejem
Uchovávejte v chladničce (2 °C – 8 °C).
Uchovávejte v původním obalu.
Při výdeji
Lékárník označí datum výdeje na obalu. Přípravek se má použít nejpozději 6 měsíců po datu vydání, vždy však před ukončením doby použitelnosti, je nutné se řídit dřívějším datem.
Po výdeji
6 měsíců, uchovávejte při teplotě do 30 °C.
Uchovávejte v původním obalu, aby byl přípravek chráněn před světlem a vlhkostí.
6.5. Druh obalu a obsah balení
Sáček obsahující jeden vaginální inzert. Sáček je vyrobený z PET/Al/LDPE fólie. Je vodotěsný a v závislosti na zemi dodání opakovaně uzavíratelný nebo neuzavíratelný. Sáček je zabalen v potištěné krabičce spolu s příbalovou informací. Každé balení obsahuje 1 nebo 3 kroužky.
Na trhu nemusí být všechny velikosti balení.
6.6. Zvláštní opatření pro likvidaci přípravku
Viz bod 4.2.
Lékárník musí označit datum výdeje na balení. Pro balení obsahující tři vaginální kroužky se doporučuje označit toto datum jak na krabičku, tak na sáček. Adaring nemá být zaveden později než 6 měsíců od data výdeje, ve všech případech však před ukončením doby použitelnosti, podle toho, co nastane dříve. Po vyjmutí Adaringu z pochvy má být kroužek uložen do sáčku a zlikvidován spolu s běžným domácím odpadem způsobem, aby se zabránilo náhodnému kontaktu s dalšími osobami. Tento přípravek může představovat riziko pro životní prostředí (viz bod 5.3). Adaring nesmí být spláchnut do toalety. Každý nepoužitý (nebo exspirovaný) kroužek má být zlikvidován v souladu s místními požadavky.
7. DRŽITEL ROZHODNUTÍ O REGISTRACI
Zaklad Farmaceutyczny Adamed Pharma S.A.
Ul. Szkolna 33, 95–054 Ksawerów, Polsko
8. REGISTRAČNÍ ČÍSLO(A)
17/237/17-C
9. DATUM PRVNÍ REGISTRACE / PRODLOUŽENÍ REGISTRACE
Datum první registrace: 29. 8. 2018
Datum posledního prodloužení registrace:
Další informace o léčivu ADARING
Jak
se ADARING
podává: vaginální podání - vaginální inzert
Výdej
léku: na lékařský předpis
Balení: Sáček
Velikost
balení: 1 II
Držitel rozhodnutí o registraci daného léku v České republice:
Zaklad Farmaceutyczny Adamed Pharma S.A., Ksawerów
E-mail: eugen.hinterbuchner@interchemia.cz
Telefon: 221511056
