Souhrnné informace o léku - VIDETTE
1. NÁZEV PŘÍPRAVKU
Vidette 0,06 mg/0,015 mg potahované tablety
2. KVALITATIVNÍ A KVANTITATIVNÍ SLOŽENÍ
Jedna aktivní žlutá potahovaná tableta obsahuje gestodenum 60 mikrogramů a ethinylestradiolum 15 mikrogramů.
Pomocnou látkou se známým účinkem je: monohydrát laktosy 46,725 mg
Bílé potahované tablety jsou inaktivní (placebo)
Pomocná látka se známým účinkem: monohydrát laktosy 46,67 mg
Úplný seznam pomocných látek viz bod 6.1.
3. LÉKOVÁ FORMA
Potahovaná tableta
Vzhled:
Aktivní tablety: kulaté, žluté, bikonvexní potahované tablety (cca 5,7 mm průměr, cca 2,5 mm výška) Neaktivní tablety (placebo): kulaté, bílé, bikonvexní potahované tablety (cca 5,7 mm průměr, cca 2,5 mm výška).
4. KLINICKÉ ÚDAJE
4.1 Terapeutické indikace
Perorální hormonální antikoncepce
Rozhodnutí předepsat přípravek Vidette by mělo být provedeno po zvážení jednotlivých současných rizikových faktorů ženy, zvláště rizikových faktorů pro žilní tromboembolismus (VTE), a toho, jaké je riziko VTE u přípravku Vidette v porovnání s dalšími přípravky CHC (viz body 4.3 a 4.4).
4.2 Dávkování a způsob podání
Dávkování
Tablety je nutno užívat pravidelně a bez vynechání, jednou denně, nejlépe ve stejnou dobu, během 28 po sobě následujících dní a bez intervalu neužívání tablet mezi jednotlivými blistry (aktivní žluté tablety na prvních 24 dní a 4 bílé neaktivní potahované tablety na další 4 dny). Je doporučeno označit si na blistru den v týdnu, ve kterém začne uživatelka tablety užívat. Krvácení by se mělo dostavit obvykle 2–3 dny po užití poslední žluté tablety a může přetrvávat do započetí užívání dalšího blistru.
Způsob podaní
Potahované tablety se polykají nerozkousané a zapijí se tekutinou.
Žádná předchozí hormonální antikoncepce v průběhu předcházejícího měsíce:
Užívání první tablety se zahájí v 1. den menstruačního cyklu uživatelky.
Změna z , jiné kombinované hormonální antikoncepce (kombinovaná perorální antikoncepce (COC), vaginální kroužek či transdermální náplast)
Žena má začít užívat přípravek Vidette v den následující po dni poslední účinné tablety (poslední tableta obsahující účinné látky) předchozí užívané perorální antikoncepce. V případě použití vaginálního kroužku nebo transdermální náplasti má žena zahájit užívání přípravku Vidette v den odstranění náplasti nebo kroužku.
Přechod z progestogenové metody (minipilulka obsahující pouze progestogen, injekce či implantát) nebo nitroděložního tělíska uvolňujícího progestogen (IUS)).
Žena může přejít z minipilulky kterýkoliv den, první tableta přípravku Vidette musí být užita den po užití jakékoli minipilulky. Při přechodu z implantátu nebo z IUS musí být přípravek Vidette užit v den jeho vyjmutí, při přechodu z injekcí v den, kdy by měla být aplikována další injekce. Ve všech těchto případech je třeba doporučit použít další bariérové metody antikoncepce po dobu prvních 7 dnů užívání tablet.
Po potratu nebo interrupci v prvním trimestru
Žena může začít s užíváním okamžitě. Pokud tak učiní, není třeba žádného dalšího antikoncepčního opatření.
Po porodu nebo potratu v druhém trimestru
Jelikož je v časném postpartálním období zvýšené riziko tromboembolie, užívání tablet nesmí být zahájeno dříve než 21. až 28. den po porodu v případě nekojících matek nebo po potratu v druhém trimestru. Ženu je třeba poučit o používání další, nehormonální metody antikoncepce po dobu prvních 7 dnů užívání přípravku. Pokud však již žena měla pohlavní styk, je třeba těhotenství před skutečným zahájením kombinované perorální antikoncepce vyloučit nebo musí žena počkat na své další menstruační krvácení.
Pro kojící ženy – viz bod 4.6 Fertilita, těhotenství a kojení
Ochrana před početím může být snížena v případě, že uživatelka zapomene vzít žluté potahované tablety, a to zejména během prvních několika dnů v cyklu užívání tablet.
Pokud uživatelka zjistí, že zapomněla žlutou potahovanou tabletu do 12 hodin po obvyklém čase užívání, je třeba, aby si ji vzala, jakmile si vzpomene, a v užívání tablet pokračovala jako obvykle, tj. další potahovanou tabletu má užít v obvyklou dobu.
Pokud se opozdí o více než 12 hodin s užitím jakékoliv žluté tablety, antikoncepční ochrana může být snížená.
Poslední zapomenutá potahovaná tableta se musí užít okamžitě, i když to znamená, že se mají vzít 2 tablety v jeden den. Hormonální antikoncepci je třeba doužívat až do konce blistru, s použitím nehormonálních metod antikoncepce (např. kondom, spermicidy, atd.), po dobu dalších 7 dní. Pokud použití nehormonální metody antikoncepce pokračuje i v době poslední aktivní potahované tablety současného blistru, užívání tablet z dalšího blistru musí pokračovat ihned po užití poslední aktivní tablety z blistru stávajícího a neaktivní tablety je třeba zlikvidovat. V tomto případě obvykle nastane krvácení z vysazení, dříve než jsou doužívány aktivní potahované tablety z tohoto druhého blistru. Nicméně může dojít ke krvácení z průniku nebo špinění během užívání tablet. Nedojde-li ke krvácení z vysazení ani po využití druhého blistru, je nutno před zahájením užívání dalšího blistru vyloučit těhotenství.
Chyby v užívání jedné nebo více bílých potahovaných tablet nemají vliv na antikoncepční ochranu za předpokladu, že časový interval mezi poslední žlutou potahovanou tabletou současného blistru a první žlutou potahovanou tabletou z dalšího blistru není delší než 4 dny.
V případě gastrointestinálních poruch, jako je zvracení nebo těžký průjem do 4 hodin po podání potahované tablety, se může dočasně snížit účinnost této antikoncepční metody z důvodu sníženého vstřebávání hormonů. V takových případech by měl být zahájen stejný postup jako při vynechání potahované tablety do 12 hodin. Další tableta se musí vzít z náhradního balení. V případě, že se budou gastrointestinální poruchy opakovat po dobu několika dnů, má být používána další nehormonální antikoncepční metoda (kondom, spermicidy, atd.) až do zahájení užívání dalšího blistru.
4.3 Kontraindikace
Kombinovaná hormonální antikoncepce (CHC) se nemá používat u následujících stavů. Pokud by se některé stavy objevily poprvé při užívání kombinované perorální antikoncepce, užívání přípravku musí být okamžitě zastaveno.
- hypersenzitivita na léčivé látky nebo na jakoukoli pomocnou látku uvedenou v bodě 6.1,
- žilní tromboembolismus – současný žilní tromboembolismus (léčený pomocí antikoagulancií) nebo anamnéza VTE (např. hluboká žilní trombóza [DVT] nebo plicní embolie [PE])
- známá dědičná nebo získaná predispozice pro žilní tromboembolismus, jako je rezistence na APC (včetně faktoru V Leiden), deficit antitrombinu III, deficit proteinu C, deficit proteinu S
- velký chirurgický zákrok s déletrvající imobilizací (viz bod 4.4)
- vysoké riziko žilního tromboembolismu v důsledku přítomnosti více rizikových faktorů (viz bod 4.4);
- arteriální tromboembolismus – současný arteriální tromboembolismus, anamnéza arteriálního tromboembolismu (např. infarkt myokardu) nebo prodromální stav (např. angina pectoris);
- cerebrovaskulární onemocnění – současná cévní mozková příhoda, anamnéza cévní mozkové příhody nebo prodromálního stavu (např. tranzitorní ischemická ataka, TIA);
- známá hereditární nebo získaná predispozice k arteriálnímu tromboembolismu, jako je hyperhomocysteinémie a antifosfolipidové protilátky (antikardiolipinové protilátky, lupus
- anamnéza migrény s fokálními neurologickými příznaky;
- vysoké riziko arteriálního tromboembolismu v důsledku vícečetných rizikových faktorů (viz bod 4.4) nebo přítomnosti jednoho závažného rizikového faktoru, jako je:
- diabetes mellitus s cévními příznaky;
- závažná hypertenze;
- závažná dyslipoproteinémie.
- nezaléčená hypertenze,
- onemocnění srdečních chlopní,
- trombogenní srdeční arytmie,
- stávající nebo suspektní rakovina prsu;
- karcinom endometria nebo jiné přítomné nebo suspektní estrogen-dependentní nádory;
- jaterní adenomy nebo karcinomy nebo stávající jaterní onemocnění, a to tak dlouho, dokud se hodnoty jaterních funkcí nevrátí k normálu;
- krvácení z genitálií nejasného původu,
- pankreatitida v souvislosti s výskytem těžké hypertriglyceridémie,
- užívání přípravku Vidette je kontraindikováno při současném užívání s léčivý přípravky obsahujícími ombitasvir/paritaprevir/ritonavir a dasabuvir (viz body 4.4 a 4.5).
4.4 Zvláštní upozornění a opatření pro použití
Pokud jsou přítomna jakákoli onemocnění nebo rizikové faktory uvedené níže, měla by být vhodnost přípravku Vidette s ženou prodiskutována.
V případě zhoršení nebo prvního výskytu jakéhokoli z těchto stavů nebo rizikových faktorů by mělo být ženě doporučeno, aby kontaktovala svého lékaře, který stanoví, zda by měla užívání přípravku Vidette ukončit.
Riziko žilního tromboembolismu (VTE)
Užívání jakékoli kombinované hormonální antikoncepce (CHC) zvyšuje riziko žilního tromboembolismu (VTE) ve srovnání s jejím neužíváním. Přípravky, které obsahují levonorgestrel, norgestimát nebo norethisteron jsou spojovány s nejnižším rizikem VTE. Další přípravky, jako je přípravek Vidette mohou mít až dvakrát vyšší úroveň rizika. Rozhodnutí používat jakýkoli přípravek jiný než ten, který má nejnižší riziko VTE, by mělo být učiněno po diskusi se ženou, aby se zajistilo, že rozumí 4
riziku VTE u přípravku Vidette, rozumí, jak její současné rizikové faktory toto riziko ovlivňují a že riziko VTE je nejvyšší v prvním roce užívání léku. Existují také některé důkazy, že riziko je zvýšené, když je CHC opětovně zahájena po pauze v užívání trvající 4 týdny nebo déle.
U žen, které neužívají CHC a nejsou těhotné, se asi u 2 z 10 000 vyvine VTE v průběhu jednoho roku. U každé jednotlivé ženy však může být riziko daleko vyšší v závislosti na jejích základních rizikových faktorech (viz níže).
Odhaduje se1 , že z 10 000 žen, které používají CHC obsahující gestoden se u 9 až 12 žen vyvine VTE během jednoho roku; v porovnání s přibližně 62 případy u žen, které používají CHC obsahující levonorgestrel.
V obou případech je tento počet VTE za rok menší než počet očekávaný u žen během těhotenství nebo po porodu.
VTE může být fatální v 1–2 % případů.
1 Tyto incidence byly odhadnuty ze souhrnu dat z epidemiologických studií s použitím relativních rizik pro různé přípravky ve srovnání s CHC obsahující levonorgestrel.
2 Střední bod rozmezí 5–7 na 10 000 WY (žen-roků) na základě relativního rizika pro CHC obsahující levonorgestrel oproti jejímu nepoužívání přibližně 2,3 až 3,6
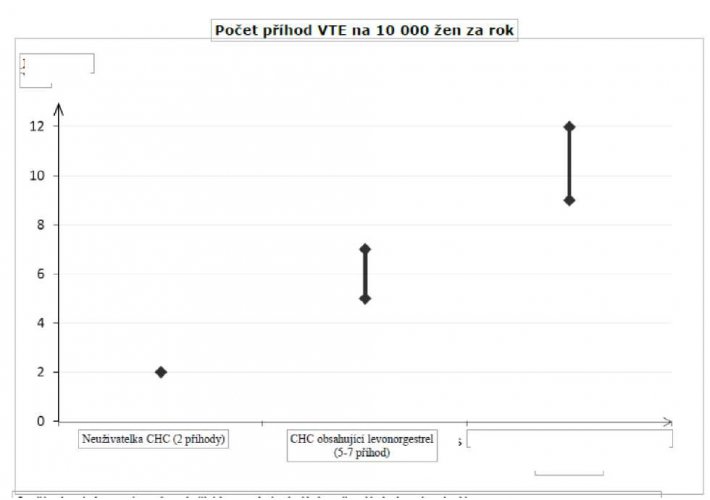
| Pocei | příhod |
| \ JE |
| CHC | toden | |
| (9–12 příhod). | ||
Extrémně vzácně byla hlášena trombóza u uživatelek CHC v dalších cévách, např. jaterních, mezenterických, renálních nebo retinálních žilách a tepnách.
Rizikové faktory VTE
Riziko žilních tromboembolických komplikací u uživatelek CHC se může podstatně zvyšovat u ženy, která má další rizikové faktory, zvláště pokud je přítomno více rizikových faktorů (viz tabulka).
Přípravek Vidette je kontraindikován, pokud má žena více rizikových faktorů, které pro ni představují vysoké riziko žilní trombózy (viz bod 4.3). Pokud má žena více než jeden rizikový faktor, je možné, že zvýšení rizika je vyšší než součet jednotlivých faktorů – v tomto případě má být zváženo její celkové riziko VTE. Pokud je poměr přínosů a rizik považován za negativní, nemá být CHC předepisována (viz bod 4.3).
Tabulka: Rizikové faktory VTE
| Rizikový faktor | Poznámka |
| Obezita (index tělesné hmotnosti nad 30 kg/m2) | Při zvýšení BMI se významně zvyšuje riziko Zvláště důležité je zvážit, zda jsou také přítomny další rizikové faktory. |
| Prodloužená imobilizace, velký chirurgický zákrok, jakýkoli chirurgický zákrok na nohách a pánvi, neurochirurgický zákrok nebo větší trauma. Poznámka: dočasná imobilizace, včetně cestování letadlem > 4 hodiny může být také rizikovým faktorem VTE, zvláště u žen s dalšími rizikovými faktory | V těchto situacích je doporučeno ukončit používání/užívání náplasti/pilulky/kroužku (v případě plánovaného chirurgického výkonu minimálně 4 týdny předem) a nezahajovat užívání/používání do dvou týdnů po kompletní remobilizaci. Měla by se použít další antikoncepční metoda pro zabránění nechtěnému těhotenství. Antitrombotická léčba by měla být zvážena, pokud přípravek Vidette nebyl předem vysazen. |
| Pozitivní rodinná anamnéza (žilní tromboembolismus kdykoli u sourozence nebo rodiče, zvláště v relativně nízkém věku např. do 50 let věku). | Pokud je suspektní hereditární predispozice, měla by být žena před rozhodnutím o používání jakékoli CHC odeslána k odborníkovi na konzultaci |
| Další onemocnění související s VTE | Zhoubné onemocnění, systémový lupus erytematodes, hemolyticko-uremický syndrom, chronické zánětlivé onemocnění |
| střev (Crohnova choroba nebo ulcerózní kolitida) a srpkovitá anémie | |
| Vyšší věk | Zvláště nad 35 let |
Není žádná shoda o možné roli varixů a povrchové tromboflebitidy v nástupu nebo progresi žilní trombózy.
Zvýšené riziko tromboembolismu v těhotenství a zvláště během šestinedělí musí být zváženo (pro informaci o „Fertilita, těhotenství a kojení “ viz bod 4.6).
V případě příznaků by mělo být ženě doporučeno, aby vyhledala naléhavou lékařskou péči a informovala lékaře, že užívá CHC.
Příznaky hluboké žilní trombózy (DVT) mohou zahrnovat:
-
– jednostranný otok nohy a/nebo chodidla nebo podél žíly v noze;
-
– bolest nebo citlivost v noze, která může být pociťována pouze vstoje nebo při chůzi;
-
– zvýšenou teplotu postižené nohy, zarudnutí nebo změnu barvy kůže nohy.
-
– náhlý nástup nevysvětlitelné dušnosti nebo rychlého dýchání;
-
– náhlý kašel, který může být spojený s hemoptýzou;
-
– ostrou bolest na hrudi;
-
– těžké točení hlavy nebo závrať způsobené světlem;
-
– rychlý nebo nepravidelný srdeční tep.
Některé z těchto příznaků (např. „dušnost“, „kašel“) nejsou specifické a mohou být nesprávně interpretovány jako častější nebo méně závažné příhody (např. infekce dýchacího traktu).
Dalšími známkami cévní okluze mohou být: náhlá bolest, otok a světle modré zbarvení končetin.
Pokud nastane okluze v oku, mohou se příznaky pohybovat od nebolestivého rozmazaného vidění, které může přejít do ztráty zraku. Někdy může nastat ztráta zraku téměř okamžitě.
Epidemiologické studie spojovaly používání CHC se zvýšeným rizikem arteriálního tromboembolismu (infarkt myokardu) nebo cerebrovaskulární příhody (např. tranzitorní ischemická ataka, cévní mozková příhoda). Arteriální tromboembolické příhody mohou být fatální.
Riziko arteriálních tromboembolických komplikací nebo cerebrovaskulární příhody u uživatelek CHC se zvyšuje u žen s rizikovými faktory (viz tabulka). Přípravek Vidette je kontraindikován, pokud má žena jeden závažný rizikový faktor nebo více rizikových faktorů ATE, které pro ni představují riziko arteriální trombózy (viz bod 4.3). Pokud má žena více než jeden rizikový faktor, je možné, že zvýšení rizika je vyšší než součet jednotlivých faktorů – v tomto případě má být zváženo její celkové riziko. Pokud je 7
poměr přínosů a rizik považován za negativní, nemá být CHC předepisována (viz bod 4.3).
Tabulka: Rizikové faktory ATE
| Rizikový faktor | Poznámka |
| Vyšší věk | Zvláště nad 35 let |
| Kouření | Ženě by mělo být doporučeno, aby nekouřila, pokud chce používat CHC. Ženám ve věku nad 35 let, které dále kouří, by mělo být důrazně doporučeno, aby používaly jinou metodu antikoncepce. |
| Hypertenze | |
| Obezita (index tělesné hmotnosti nad 30 kg/m2) | Při zvýšení BMI se významně zvyšuje riziko. Zvláště důležité u žen s dalšími rizikovými faktory |
| Pozitivní rodinná anamnéza (arteriální tromboembolismus kdykoli u sourozence nebo rodiče, zvláště v relativně nízkém věku např. do 50 let věku). | Pokud je suspektní hereditární predispozice, měla by být žena odeslána k odborníkovi na konzultaci před rozhodnutím o používání jakékoli CHC |
| Migréna | Zvýšení frekvence nebo závažnosti migrény během používání CHC (což může být prodromální známka cévní mozkové příhody) může být důvodem okamžitého ukončení léčby |
| Další onemocnění související s | Diabetes mellitus, |
| nežádoucími cévními příhodami | hyperhomocysteinémie, chlopenní srdeční vada a fibrilace síní, dyslipoproteinémie a systémový lupus erytematodes. |
V případě příznaků by mělo být ženě doporučeno, aby vyhledala naléhavou lékařskou péči a informovala lékaře, že užívá CHC.
Příznaky cévní mozkové příhody mohou zahrnovat:
-
– náhlou necitlivost nebo slabost obličeje, paže nebo nohy, zvláště na jedné straně těla;
-
– náhlé potíže s chůzí, závratě, ztrátu rovnováhy nebo koordinace;
-
– náhlou zmatenost, problémy s řečí nebo porozuměním;
-
– náhlé potíže se zrakem na jednom nebo obou očích;
-
– náhlou, závažnou nebo prodlouženou bolest hlavy neznámé příčiny;
-
– ztrátu vědomí nebo omdlení s nebo bez záchvatu.
-
– bolest, nepříjemný pocit, tlak, těžkost, pocit stlačení nebo plnosti na hrudi, v paži nebo pod hrudní kostí;
-
– nepříjemný pocit vyzařující do zad, čelisti, hrdla, paže, žaludku;
-
– pocit plnosti, poruchu trávení nebo dušení;
-
– pocení, nauzeu, zvracení nebo závratě;
-
– extrémní slabost, úzkost nebo dušnost;
-
– rychlý nebo nepravidelný srdeční tep.
-
V některých epidemiologických studiích bylo zvýšené riziko výskytu karcinomu děložního hrdla při dlouhodobém užívání kombinované perorální antikoncepce (> 5 let). K diskuzi je ještě posouzení, do jaké míry je tento výsledek ovlivněn sexuálním chováním a dalšími faktory, jako je například infekce lidským papilomavirem (HPV).
-
V těchto případech by měl být pečlivě sledován krevní tlak v průběhu užívání kombinovaných perorálních kontraceptiv a v případě významného zvýšení krevního tlaku by mělo být užívání kombinované hormonální antikoncepce přerušeno.
-
– hyperlipidémie (hypertriglyceridémie, hypercholesterolémie); ženy s hyperlipidémií je třeba v průběhu užívání kombinované perorální antikoncepce pečlivě sledovat. U malého počtu žen užívajících kombinovanou perorální antikoncepci může hypertriglyceridémie přetrvávat,
-
– u žen se zvýšenou hladinou triglyceridů může užívání přípravků obsahujících estrogen vést k vzácnému, ale prudkému nárůstu triglyceridů v plazmě a tím pankreatitidy,
-
– obezita (body mass index = výška/hmotnost2 > 30),
-
– benigní nádory prsu a děložní poruchy (hyperplazie, fibrom),
-
– hyperprolaktinémie s galaktoreou nebo bez galaktorey.
Pečlivé monitorování je třeba zajistit při výskytu nebo zhoršení onemocnění, která mohou nastat během těhotenství nebo užívání kombinované perorální antikoncepce, nebo u pacientů s těmito stávajícími poruchami nebo výskytem těchto onemocnění v anamnéze: epilepsie, migréna, otoskleróza, astma, rodinná anamnéza cévního onemocnění, křečové žíly, těhotenský herpes, cholelitiáza, systémový lupus erytematodes, onemocnění srdce, ledvin nebo jater, deprese, vysoký krevní tlak, chorea, hemolyticko-uremický syndrom, porfyrie, srpkovitá anémie, Crohnova choroba a ulcerózní kolitida.
Exogenní estrogeny mohou urychlit nebo zhoršit příznaky angioedému, zvláště u žen s vrozeným angioedémem.
Přestože kombinovaná perorální antikoncepce může mít vliv na periferní inzulínovou rezistenci a na glukózovou toleranci, neexistují žádné nutné indikace jakkoliv měnit terapeutický režim u diabetiček užívajících nízké dávky kombinované hormonální antikoncepce (< 0,05 mg ethinylestradiolu). Nicméně pacientky nemocné cukrovkou by měly být pečlivě sledovány, a to zejména v počáteční fázi užívání kombinované perorální antikoncepce.
V klinických studiích byla pozorována netěhotenská amenorea v 7 % cyklů – amenoreatické cykly se vyskytují u 24 % žen v celém průběhu studie – a 3,6 % žen mělo po sobě jdoucí cykly amenorey. Pouze 1 % žen v důsledku toho antikoncepci vysadilo.
Pokud při správném užívání přípravku Vidette dochází k amenoreatickému cyklu, nevyžaduje to přerušení užívání nebo jakýkoliv těhotenský test. Pokud nebyl přípravek Vidette správně užíván nebo pokud se ani po dalším cyklu neobjeví krvácení, je třeba vyloučit těhotenství.
U některých žen se může vyskytnout postterapeutická amenorea (případně anovulace) nebo oligomenorea, zvláště pokud k těmto stavům docházelo již před zahájením léčby.
Za normálních okolností tento stav spontánně vymizí, pokud ne, je nutno zvážit možnost poškození hypofýzy a vyloučit ho před znovuzahájením předepisování tohoto přípravku. Nepravidelné krvácení (krvácení z průniku nebo špinění) se může vyskytnout u všech kombinovaných perorálních antikoncepcí, zvláště v prvních měsících užívání. Vyhodnocení nepravidelného krvácení má tedy smysl až po adaptační fázi asi tří cyklů. Pokud nepravidelné krvácení přetrvává nebo se objeví po období pravidelných cyklů, měly by být zváženy nehormonální příčiny a přijata vhodná diagnostická opatření k vyloučení zhoubného onemocnění nebo těhotenství. Další diagnostická opatření mohou zahrnovat i kyretáž.
Během užívání kombinovaných perorálních kontraceptiv byly hlášeny případy výskytu deprese. Ženy s depresí v anamnéze by měly být pečlivě sledovány.
Pokud se v průběhu těhotenství nebo při předchozím užívání kombinované perorální antikoncepce objevilo melasma/chloasma, je nutno vyvarovat se expozici slunečnímu nebo ultrafialovému záření, aby se minimalizovalo riziko exacerbace.
Průjem a/nebo zvracení může snížit absorpci kombinované perorální antikoncepce (viz bod 4.2).
Lékařské vyšetření/konzultace
Před zahájením nebo znovuzahájením léčby přípravkem Vidette by měla být získána kompletní anamnéza (včetně rodinné anamnézy) a musí být vyloučeno těhotenství. Měl by se změřit krevní tlak a mělo by být provedeno tělesné vyšetření při zvážení kontraindikací (viz bod 4.3) a varování (viz bod 4.4). Je důležité, aby byla žena upozorněna na informace o žilní a arteriální trombóze, včetně rizika přípravku Vidette v porovnání s dalšími typy CHC, na příznaky VTE a ATE, známé rizikové faktory a co by měla dělat v případě suspektní trombózy.
Žena by také měla být informována, aby si pečlivě přečetla příbalovou informaci pro uživatele a aby dodržovala uvedené instrukce. Frekvence a povaha vyšetření by měly být založeny na stanovených postupech a upraveny podle individuálních potřeb ženy.
Ženy by měly být informovány, že hormonální antikoncepce nechrání před HIV infekcí (AIDS) a dalšími sexuálně přenosnými chorobami.
Tento léčivý přípravek obsahuje monohydrát laktózy. Pacientky se vzácnými dědičnými problémy s intolerancí galaktózy, vrozeným nedostatkem laktázy nebo malabsorpcí glukózy a galaktózy by neměly tento léčivý přípravek užívat.
4.5 Interakce s jinými léčivými přípravky a jiné formy interakce
Interakce mezi kombinovanou perorální antikoncepcí a ostatními léčivými látkami může vést ke snížení nebo zvýšení sérové koncentrace pohlavních hormonů.
Snížené sérové koncentrace pohlavních hormonů mohou vést ke zvýšenému výskytu krvácení z průniku a intermenstruačního krvácení a mohou případně snížit účinnost perorální antikoncepce.
-
– induktory enzymů, jako jsou antikonvulziva (fenobarbital, fenytoin, primidon, karbamazepin, topiramát), rifabutin, rifampicin, griseofulvin a pravděpodobně třezalka tečkovaná. Antikoncepční ochrana se snižuje v průběhu použití a po dobu jednoho cyklu po ukončení používání v důsledku zvýšeného jaterního metabolismu. Přednost by měla být dána nehormonální metodě antikoncepce.
-
– Ritonavir: Účinnost antikoncepce může být snížena v důsledku snížení hladiny estrogenů. Je třeba používat nehormonální metodu antikoncepce.
-
– Modafinil: Účinnost antikoncepce může být snížena během užívání a během prvního měsíčního cyklu po ukončení užívání.
-
– Flunarizin: V důsledku zvýšené citlivosti prsní žlázy na prolaktin je zde možnost galaktorey.
-
– Troleandomycin: Může zvyšovat riziko intrahepatální cholestázy při současném podávání s COC.
Pro rozpoznání možných interakcí je třeba se seznámit se Souhrny údajů o přípravku týkající se současně užívaných léčivých přípravků.
Interakce s laboratorními vyšetřeními
Užívání kombinované perorální antikoncepce může ovlivnit výsledky některých laboratorních testů, včetně testů k určení jaterních, adenokortikoidních, renálních a thyreoidálních funkcí, plasmatických hladin vazebných proteinů (např. pohlavní hormony vázající globulin (SHBG) a lipoproteiny) a parametrů metabolismu cukrů, koagulace a fibrinolýzy. Povaha a rozsah změn jsou částečně závislé na dávce použitých hormonů.
Farmakodynamické interakce
Současné podávání s léčivými přípravky obsahujícími ombitasvir/paritaprevir/ritonavir a dasabuvir s nebo bez ribavirinu může zvýšit riziko zvýšení ALT (viz body 4.3 a 4.4). Proto uživatelky přípravku Vidette musí před zahájením léčby tímto kombinovaným léčebným režimem přejít na alternativní metodu antikoncepce (např. antikoncepci obsahující pouze progestagen nebo nehormonální metody antikoncepce). Užívání přípravku Vidette může být znovu zahájeno přibližně po 2 týdnech od ukončení léčby tímto kombinovaným léčebným režimem.
4.6 Fertilita, těhotenství a kojení
Těhotenství
Tento léčivý přípravek nesmí být užíván během těhotenství.
Před zahájením užívání tohoto léčivého přípravku je nutno vyloučit těhotenství. Pokud dojde během užívání k otěhotnění, musí se přípravek ihned vysadit.
V rozsáhlých epidemiologických studiích nebylo pozorováno zvýšené riziko malformací u dětí, jejichž matky užívaly před otěhotněním kombinovanou perorální antikoncepci, nebo jakékoli teratogenní účinky, pokud žena užívala COC neúmyslně v časném stádiu těhotenství. Tyto studie nebyly s přípravkem Vidette provedeny.
Zvýšené riziko VTE během poporodního období je třeba brát v úvahu při znovuzahájení užívání přípravku Vidette (viz bod 4.2 a 4.4).
Kojení
Tento léčivý přípravek nemá být užíván během kojení.
Kojení může být kombinovanou perorální antikoncepcí ovlivněno, protože může vést ke snížení množství mléka a změně ve složení mateřského mléka. Malá množství antikoncepčních steroidů a/nebo jejich metabolitů může být vylučováno do mateřského mléka během jejich užívání a může mít vliv na dítě.
Z tohoto důvodu se užívání kombinované perorální antikoncepce obecně nedoporučuje, dokud není dítě úplně odstaveno.
4.7 Účinky na schopnost řídit a obsluhovat stroje
Tento léčivý přípravek nemá žádný vliv na schopnost řídit a obsluhovat stroje.
4.8 Nežádoucí účinky
Při užívání kombinované perorální antikoncepce byly hlášeny následující nežádoucí účinky: Závažné nežádoucí účinky kombinované perorální antikoncepce jsou uvedeny v bodě 4.4.
Popis vybraných nežádoucích účinků
U žen užívajících CHC bylo pozorováno zvýšené riziko arteriálních a žilních trombotických a tromboembolických příhod, včetně infarktu myokardu, cévní mozkové příhody, tranzitorních ischemických atak, žilní trombózy a plicní embolie a je podrobněji popsáno v bodě 4.4.
Amenorea byla pozorována u 15 % žen účastnících se klinických studií, viz bod 4.4.
U žen užívajících ethinylestradiol/gestoden byly pozorovány jako velmi časté nežádoucí účinky (u více než 10 %) v obou klinických studiích a po uvedení na trh – bolesti hlavy (včetně migrény) a krvácení z průniku/špinění.
Následující další nežádoucí účinky byly hlášeny u žen v průběhu užívání kombinovaných perorálních kontraceptiv:
| Časté (> 1/100 až < 1/10) | Méně časté (> 1/1000 až < 1/100) | Vzácné (> 1/10000 až < 1/1000) | Velmi vzácné (< 1/10000) | |
| Infekce a infestace | Vaginitida, včetně kandidózy | |||
| Novotvary benigní, maligní a blíže neurčené (zahrnující cysty a polypy) | Hepatocelulár ní karcinom a benigní jaterní tumory (např. fokální nodulární hyperplasie, adenom jater) | |||
| Poruchy imunitního systému | Anafylaktická/anafylaktoi dní reakce s velmi vzácnými případy kopřivky, angioedému a závažnými reakcemi s respiračními příznaky a cirkulační odezvou. | Zhoršení systémového lupus erytematodes | ||
| Poruchy metabolismu a výživy | Změny v chuti k jídlu (zvýšení nebo snížení) | Intolerance glukózy | Exacerbace porfýrie | |
| Psychiatrické | Labilita nálady, |
| poruchy | včetně deprese, změny libida | |||
| Poruchy nervového systému | Nervozita, závrať | Zhoršení chorey | ||
| Poruchy oka | Intolerance kontaktních čoček | Neuritida optiku, retinální vaskulární trombóza | ||
| Cévní poruchy | VTE,ATE | |||
| Gastrointestinál ní poruchy | Nauzea, zvracení, bolest břicha | Křeče v břiše, plynatost | Pankreatitida, adenom jater, hepatocelulárn í karcinom | |
| Poruchy jater a žlučových cest | Cholestatická žloutenka | Cholelitiáza a cholestáza* hepatální a hepatobiliární poruchy (např. hepatitida, jaterní dysfunkce) | ||
| Poruchy kůže a podkožní tkáně | Akné | Vyrážka, chloasma (melasma); možný trvalý výskyt, hirsutismus, alopecie | Erythema nodosum | Erythema multiforme |
| Poruchy ledvin a močových cest | Hemolyticko- uremický syndrom | |||
| Poruchy reprodukčního systému a prsu | Bolest prsů, napětí a zvětšení prsů, výtok z prsu, dysmenorea, změny v intenzitě menstruace, změ ny na čípku: |
| ektropium, výtok. | ||||
| Celkové poruchy a reakce v místě aplikace | Hromadění tekutin/edém | |||
| Vyšetření | Změny hmotnosti | Zvýšení krevního tlaku, změny v hladinách sérových lipidů, včetně hypertriglyceridém ie |
*kombinovaná perorální antikoncepce může zhoršit stávající cholelitiázu a cholestázu.
U žen s hereditárním angioedémem mohou exogenní estrogeny vyvolat nebo zhoršit příznaky angioedému.
Hlášení podezření na nežádoucí účinky
Hlášení podezření na nežádoucí účinky po registraci léčivého přípravku je důležité. Umožňuje to pokračovat ve sledování poměru přínosů a rizik léčivého přípravku. Žádáme zdravotnické pracovníky, aby hlásili podezření na nežádoucí účinky na adresu:
Státní ústav pro kontrolu léčiv
Šrobárova 48
100 41 Praha 10
Webové stránky:
4.9 Předávkování
Příznaky předávkování perorální antikoncepcí u dospělých a dětí mohou zahrnovat nauzeu, zvracení, napětí prsů, závratě, bolest břicha, točení hlavy/únava; u žen se může objevit krvácení z vysazení. Antidotum není k dispozici; léčba je symptomatická.
5. FARMAKOLOGICKÉ VLASTNOSTI
5.1 Farmakodynamické vlastnosti
Farmakoterapeutická skupina: progestageny a estrogeny, fixní kombinace
ATC kód: G03AA10 (urogenitální systém a pohlavní hormony)
Jednofázová estrogen-progestagenní kombinace. Pearlův index (bez korekce): 0,24 (21,521 cyklů).
Antikoncepční účinnost ethinylestradiolu/gestodenu je založena na třech mechanismech účinku:
-
– Ovulace je blokována na úrovni hypotalamo-hypofyzární osy.
-
– Cervikální hlen se stává neprůchodným pro spermie.
-
– Děložní sliznice se stává nevhodnou pro implantaci.
5.2 Farmakokinetické vlastnosti
Absorbce
Ethinylestradiol je po perorálním podání rychle a úplně absorbován.
Po podání 15 ^g je maximální plazmatické koncentrace 30 pg/ml dosaženo za 1 – 1,5 hodiny. Ethinylestradiol podléhá výraznému first-pass efektu, který zobrazuje velké interindividuální rozdíly. Absolutní biologická dostupnost je přibližně 45 %.
Distribuce
Ethinylestradiol má distribuční objem 15 l/kg a asi z 98 % se váže na plazmatické bílkoviny. Ethinylestradiol indukuje jaterní syntézu pohlavních hormonů vázajících globulin (SHBG) a globulin vázající kortikosteroidy (CBG).
Při podávání 15 ^g ethinylestradiolu se plazmatická koncentrace SHBG zvyšuje z 86 na přibližně 200 nmol/l.
Biotransformace
Ethinylestradiol je úplně metabolizován (metabolická clearance je přibližně 10 ml/min/kg).
Vzniklé metabolity jsou vylučovány močí (40 %) a stolicí (60 %).
Eliminace
Eliminační poločas ethinylestradiolu je přibližně 15 hodin. Ethinylestradiol není vylučován v nezměněné formě ve významném rozsahu. Metabolity ethinylestradiolu jsou vylučovány v poměru 4:6 (moč:žluč).
Rovnovážný stav
Ustáleného stavu je dosaženo ve druhé polovině cyklu, při plazmatických hladinách ethinylestradiolu akumulujícího se přibližně 1,4 – 2,1násobně.
Absorbce
Po perorálním podání je gestoden rychle a kompletně absorbován. Absolutní biologická dostupnost je přibližně 100 %. Po perorální aplikaci jediné dávky 60 ^g, je vrcholové plazmatické koncentrace 2 ng/ml dosaženo po cca 60 minutách. Plazmatické koncentrace jsou vysoce závislé na koncentraci SHBG.
Distribuce
Po jednorázové dávce 60 ^g má gestoden distribuční objem 1,4 l/kg. Z 30 % se váže na albumin a z 50 až 70 % na SHBG.
Biotransformace
Gestoden je téměř úplně metabolizován prostřednictvím obvyklých drah metabolismu steroidů.
Metabolická clearance po podání jedné dávky 60 ^g je přibližně 0,8 ml/min/kg. Inaktivní metabolity jsou
vylučovány močí (60 %) a stolicí (40 %).
Eliminace
Eliminační poločas gestodenu je asi 13 hodin. Pokud je podáván současně s ethinylestradiolem, je prodloužen na 20 hodin.
Rovnovážný stav
Po opakovaném podávání v kombinaci s ethinylestradiolem se zvýší koncentrace v plazmě asi 2 –4násobně.
5.3 Předklinické údaje vztahující se k bezpečnosti
Byly provedeny toxikologické studie jednotlivých léčivých látek i jejich kombinace.
Studie akutní toxicity se zvířaty neprokázaly žádné známky možného toxického účinku v případě neúmyslného předávkování.
Studie opakované dávky zjišťující systémovou toleranci neprokázaly žádné neočekávané riziko pro člověka.
Dlouhodobé studie kancerogenity s opakovaným podáváním neprokázaly žádný kancerogenní potenciál. Je však třeba mít na paměti, že pohlavní steroidy mohou stimulovat transformaci určitých tkání na hormon-dependentní nádory.
Studie teratogenity neprokázaly žádné zvláštní riziko za předpokladu, že se kombinace estrogen/gestagen užívá správně. Nicméně, užívání je třeba přerušit ihned po zjištění těhotenství.
Studie mutagenity neprokázaly žádný mutagenní potenciál pro ethinylestradiol nebo gestoden.
-
6. FARMACEUTCIKÉ ÚDAJE
6.1 Seznam pomocných látek
Aktivní potahované tablety:
Jádro tablety:
Monohydrát laktosy
Mikrokrystalická celulosa
Draselná sůl polakrilinu
Glycerol distearát typ 1
Potah tablety:
Potahová soustava 024.15 MS žlutá, skládající se z: hypromelosy, hyprolosy, mastku, hydrogenovaného bavlníkového oleje, oxidu titaničitého (E171), žlutého oxidu železitého (E172), červeného oxidu železitého (E172)
Neaktivní potahované tablety:
Jádro tablety:
Monohydrát laktosy
Mikrokrystalická celulosa
Draselná sůl polakrilinu
Glycerol distearát typ 1
Potah tablety:
Potahová soustava 018.03 MS bílá, skládající se z: hypromelosy, makrogolu, hydrogenovaného bavlníkového oleje, modifikovaného kukuřičného škrobu, oxidu titaničitého (E171).
6.2 Inkompatibility
Neuplatňuje se.
6.3 Doba použitelnosti
3 roky
6.4 Zvláštní opatření pro uchovávání
Tento přípravek nevyžaduje žádné zvláštní podmínky uchovávání.
6.5 Druh obalu a obsah balení
PVC/Al blistr (24 žlutých aktivních tablet a 4 bílé inaktivní potahované tablety v blistru)
Kalendářní balení s 1 × 28, 3 × 28 a 6 × 28 dávkami
Na trhu nemusí být všechny velikosti balení.
6.6 Zvláštní opatření pro likvidaci přípravku
Žádné zvláštní požadavky.
7. DRŽITEL ROZHODNUTÍ O REGISTRACI
Teva Pharmaceuticals CR s.r.o., Praha, Česká republika
8. REGISTRAČNÍ ČÍSLO
17/039/14-C
9. DATUM PRVNÍ REGISTRACE/PRODLOUŽENÍ REGISTRACE
5. 3. 2014 / 4. 11. 2016
Další informace o léčivu VIDETTE
Jak
se VIDETTE
podává: perorální podání - potahovaná tableta
Výdej
léku: na lékařský předpis
Balení: Blistr
Velikost
balení: 6X28 KALBAL
Držitel rozhodnutí o registraci daného léku v České republice:
Teva Pharmaceuticals CR, s.r.o., Praha
E-mail: vois@teva.cz
Telefon: 251007111
